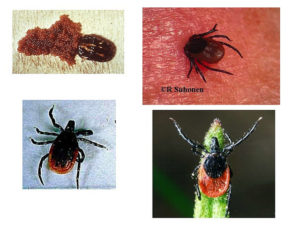
Xin chào mọi người! Những người sống ở nông thôn trong một thời gian dài đã dần trở nên thoải mái hơn về ve và vết cắn của chúng.
Điều này không gây ra sự hoảng loạn như lần tiếp xúc đầu tiên với những loài côn trùng này. Nhưng đừng quá phù phiếm về mối đe dọa của vết cắn.
Trong một số tình huống, hậu quả có thể rất nguy hiểm ở dạng bệnh nghiêm trọng. Bạn muốn tìm hiểu về các bệnh ve phổ biến nhất ở người? Các triệu chứng xuất hiện đầu tiên là gì? Sau đó đọc tất cả các chi tiết trong bài viết dưới đây.
Nội dung của bài viết:
Borreliosis bẩm sinh (bệnh vôi)
Tick-borreliosis (bệnh Lyme) là một bệnh khu trú tự nhiên do vector truyền nhiễm gây ra bởi xoắn khuẩn và lây truyền qua ve, dễ bị mạn tính và tái phát và tổn thương chủ yếu ở da, hệ thần kinh, hệ cơ xương và tim.
Lý do. Các tác nhân gây bệnh Lyme là xoắn khuẩn thuộc chi Borrelia. Các tác nhân gây bệnh có liên quan chặt chẽ với bọ ve đồng cỏ (ixodid) và vật chủ tự nhiên của chúng. Các vec tơ phổ biến cho các mầm bệnh của bệnh borreliosis do ve gây ra và virus viêm não do ve gây ra sự hiện diện của ve, và do đó ở bệnh nhân, trong các trường hợp nhiễm trùng hỗn hợp.
Sự phân bố địa lý của bệnh Lyme rất rộng, nó được tìm thấy trên tất cả các châu lục (trừ Nam Cực).
Các vùng Leningrad, Tver, Yaroslavl, Kostroma, Kaliningrad, Perm, Tyumen, cũng như các vùng Ural, Tây Siberia và Viễn Đông trên đồng cỏ (ixodid) borreliosis do ve gây ra được coi là đặc hữu cao (một biểu hiện liên tục của bệnh này).
Nhiễm trùng mầm bệnh Lyme của ve - người mang mầm bệnh trong các ổ tự nhiên khác nhau có thể khác nhau trong một phạm vi rộng (từ 5-10 đến 70-90%).
Bệnh Lyme không truyền nhiễm cho người khác.
Quá trình phát triển bệnh. Nhiễm trùng xảy ra khi bị cắn bởi một con bọ bị nhiễm bệnh. Borrelia với nước bọt đánh dấu vào da và nhân lên trong vài ngày, sau đó chúng lan sang các bộ phận khác của da và các cơ quan nội tạng (tim, não, khớp, v.v.).
Borrelia trong một thời gian dài (nhiều năm) có thể tồn tại trong cơ thể con người, gây ra một quá trình mãn tính và tái phát của bệnh.
Quá trình mãn tính của bệnh có thể phát triển sau một thời gian dài. Quá trình phát triển một căn bệnh với borreliosis tương tự như quá trình phát triển bệnh giang mai.
Một dấu hiệu đặc trưng của sự khởi phát của bệnh trong 70% các trường hợp là sự xuất hiện màu đỏ của da tại vị trí vết cắn với một dấu vết. Điểm đỏ tăng dần ở ngoại vi, đạt đường kính 1-10 cm, đôi khi lên tới 60 cm trở lên.
Hình dạng đốm là hình tròn hoặc hình bầu dục, ít thường xuyên không đều. Các cạnh bên ngoài của da bị viêm có màu đỏ mạnh hơn, tăng lên một chút so với mức độ của da.
Theo thời gian, phần trung tâm của vị trí mờ dần hoặc có được màu hơi xanh, hình dạng chiếc nhẫn được tạo ra. Ở vị trí của vết cắn, ở trung tâm của vết, một lớp vỏ được xác định, sau đó là một vết sẹo. Các vị trí không điều trị vẫn tồn tại trong 2-3 tuần, sau đó biến mất.
Công nhận bệnh. Sự xuất hiện của một đốm đỏ tại vị trí vết cắn của ve là lý do để suy nghĩ chủ yếu về bệnh Lyme. Xét nghiệm máu được thực hiện để xác nhận chẩn đoán.
Điều trị nên được thực hiện trong một bệnh viện bệnh truyền nhiễm, trong đó, trước hết, điều trị được thực hiện nhằm mục đích phá hủy borrelia. Nếu không điều trị như vậy, bệnh tiến triển, trở thành mãn tính và trong một số trường hợp dẫn đến tàn tật.
Khám lâm sàng. Những người bị bệnh được giám sát y tế trong 2 năm và được kiểm tra sau 3, 6, 12 tháng và sau 2 năm.
Bảo vệ trong các ổ đặc hữu có thể đạt được với sự trợ giúp của các bộ quần áo chống mạt đặc biệt với còng cao su, khóa kéo, v.v.
Đối với những mục đích này, bạn có thể điều chỉnh quần áo thông thường, nhét áo sơ mi và quần dài, sau vào ủng, còng bó sát, v.v. Bọ ve khác nhau - thuốc chống côn trùng (DETA, Diftolar, v.v.) có thể bảo vệ chống lại các cuộc tấn công của bọ ve trên các khu vực mở của cơ thể trong 3-4 giờ.
Việc sử dụng quần áo được tẩm với chế phẩm Permet bảo vệ hoàn toàn khỏi việc bò và đánh dấu vết cắn trong ngày dành cho đợt bùng phát.
Khi một vết cắn của ve xảy ra, ngày hôm sau, nó sẽ đến bệnh viện bệnh truyền nhiễm với loại bỏ bọ ve để kiểm tra xem có borrelia không.
Để ngăn ngừa bệnh Lyme sau khi bị bọ ve cắn, nên uống doxycycline 1 viên (0,1 g) 2 lần một ngày trong 5 ngày (trẻ em dưới 12 tuổi không được kê đơn).
Bọ ve mang bệnh gì?
Ngày nay, khoa học biết hơn 48 nghìn loài bọ ve sống trên tất cả các châu lục và cảm thấy khá thoải mái ở bất kỳ vùng khí hậu nào. Người và động vật chỉ nên sợ ba loài: ixodic, argassic và gamazovye, bị thu hút bởi sức nóng của một sinh vật sống.
Họ là những người mang virus viêm não do ve gây ra, sốt Q, bệnh sốt thỏ, rickettsiosis ở Bắc Á, ehrlichiosis monocytic ở người (MEC), bệnh bạch cầu hạt ở người (GAC) và một số bệnh khác.
Bọ ve Argas thường sống trong tổ, hang, hang và các tòa nhà bằng đất sét. Và ve gamasid - tác nhân gây bệnh rickettsiosis - sống ở tất cả các vùng khí hậu ở các tầng trên của đất, rác trong rừng, trong các loài gặm nhấm và là cơ sở cho chim.
Nhóm bọ ve lớn nhất - ixodidae - thường được kích hoạt hai lần một năm: từ tháng 4 đến tháng 5 và từ tháng 8 đến tháng 9. Ở miền nam nước Nga, loài phổ biến nhất là Hyalomma marginatum, hoạt động từ tháng 4 đến tháng 8.
Đây có thể là hoạt động lao động liên quan đến chăn nuôi và công việc nông nghiệp, săn bắn, du lịch hoặc, giả sử, giải trí ngoài trời.
Nhiễm trùng ở người với CVE có thể xảy ra bằng con đường thô sơ - bằng cách ăn sữa dê sống. Chim có khả năng mang ve trên quãng đường dài.
Bọ ve truyền bệnh gì?
Viêm não do virut gây ra (CVE) là một bệnh truyền nhiễm cấp tính, ảnh hưởng phổ biến nhất đến hệ thần kinh trung ương.
Human Monocytic Ehrlichiosis (MEC) là một bệnh nhiễm trùng ảnh hưởng đến da, gan, hệ thần kinh trung ương và tủy xương. Thông thường, bệnh được chẩn đoán ở trẻ em và bệnh nhân trên 40 tuổi.Các triệu chứng điển hình của bệnh: sốt, sốt, ớn lạnh, nhức đầu, yếu, chán ăn. Một số bệnh nhân bị phát ban, đau bụng, nôn mửa và tiêu chảy.
Borreliosis truyền nhiễm (bệnh Lyme) là một bệnh truyền nhiễm có thể gây rối loạn trong hoạt động của hệ thống thần kinh, hệ thống cơ xương và tim. Nó cũng thường được đặc trưng bởi các tổn thương da.
Sốt xuất huyết Crimean (CHF) - còn được gọi là sốt xuất huyết Crimean Congo. Đây là một bệnh truyền nhiễm cấp tính, đi kèm với sốt, chảy máu nhiều. Đầu tiên được mô tả trong Crimea.
Bệnh sốt thỏ là một bệnh nhiễm trùng mà tác nhân gây bệnh ký sinh trong cơ thể của một loài động vật nhất định và chết sau 10 phút ở nhiệt độ 60 ° C. Trong trường hợp khi một người bị bệnh, bệnh ảnh hưởng đến các hạch bạch huyết, da, đôi khi là mắt và phổi. Nhiễm trùng đi kèm với nhiễm độc nặng.
Vesicular rickettsiosis là một bệnh truyền nhiễm cấp tính được đặc trưng bởi sốt và phát ban.
Tái phát sốt do ve là một bệnh đi kèm với sốt, buồn nôn, nôn, nhức đầu, sốt, thường được thay thế bằng ớn lạnh và đau ở khớp và cơ bắp. Nó được tìm thấy trên khắp thế giới ngoại trừ Úc.
Sốt Tsutsugamushi là một bệnh sốt cao cấp gây ra một họ ký sinh trùng rickettsia vi khuẩn.
Bệnh rickettsiosis là một bệnh truyền nhiễm đặc trưng bởi sốt, nhức đầu, phát ban, nhiệt độ tăng mạnh, ớn lạnh, đau khớp và cơ bắp.
Sốt Q (Sốt phát hiện ở Rocky Mountain, sốt phát ban do ve, sốt Marseille hoặc Địa Trung Hải) là một bệnh truyền nhiễm thường ảnh hưởng đến những người chăm sóc động vật.
Bệnh kèm theo sốt, đau thắt lưng, cơ và khớp, chán ăn, đổ mồ hôi, ho khan và rối loạn giấc ngủ. Ở những người bị nhiễm bệnh, viêm phổi và viêm khí quản cũng thường được tìm thấy.
Bệnh do ve gây ra
Nga là một trong những khu vực truyền nhiễm bệnh truyền nhiễm lớn nhất thế giới. Mỗi năm, hàng trăm ngàn bệnh nhân đến các bác sĩ của các chuyên khoa khác nhau để cắn ve.
Bọ ve được biết là mang một số bệnh ở người, tác nhân gây bệnh là virus, vi khuẩn và động vật nguyên sinh.
Tất cả các bệnh đều có một số đặc điểm chung: focality tự nhiên, thời vụ (thường là mùa xuân-hè), truyền tác nhân gây bệnh bởi ve ixodid cho người trong quá trình hút máu, khởi phát cấp tính của bệnh, sốt, triệu chứng nhiễm độc trên da, các dấu hiệu tổn thương trên hệ thần kinh.
Với hành động hút máu, một con bọ chét tiêm thuốc giảm đau, thuốc giãn mạch và các chất khác vào da người, và cùng với chúng là mầm bệnh có trong ruột và tuyến nước bọt của ve. Đánh dấu hút, như một quy luật, không gây đau đớn và vượt qua không được chú ý.
Các vị trí đánh dấu ưa thích nhất là cổ, nách, ngực và bẹn. Con ve có máu say tăng gấp 10 lần, dưới dạng một quả bóng màu xám hoặc ánh sáng dày đặc.
Khoảng 25% người bệnh không biểu thị sự hấp thụ của bọ ve: nó xảy ra hoặc trong một khoảng thời gian ngắn hoặc trong một khu vực của cơ thể khó phát hiện.
Các tiêu điểm tự nhiên của CE được đăng ký trong tất cả các khu rừng và taiga của Nga. Tỷ lệ mắc bệnh lao đặc biệt cao ở người Urals, Urals và Siberia. CE đặc hữu của vùng Kaliningrad và Leningrad. Năm 2008, lần đầu tiên sau nhiều năm, một số con bọ ve đã bị nhiễm vi rút TBE ở một số khu vực thuộc Vùng Moscow.
Nhiễm trùng ở người bị TBE có thể xảy ra không chỉ trong quá trình hút ve mà còn do con đường thô sơ khi tiêu thụ sữa dê hoặc sữa bò sống.
Thời gian ủ bệnh là từ 5 đến 25 ngày, với nhiễm trùng đơn giản, nó được rút ngắn xuống còn 2-3 ngày. Trong CE, số lượng biểu mẫu kê khai có liên quan đến số lượng biểu mẫu cận lâm sàng (không có triệu chứng) là 1: 100 thép200 trở lên.
Một số nhà nghiên cứu tin rằng có một mối quan hệ nhất định giữa các biểu hiện lâm sàng của TBE và bộ gen của mầm bệnh.
Kể từ khi bắt đầu nghiên cứu CE, dựa trên các nghiên cứu lâm sàng và cận lâm sàng, có: dạng sốt (xóa sổ), màng não và khu trú, hoặc liệt, của các dạng bệnh.
Các phần chính trong cấu trúc CE được chiếm bởi các hình thức sốt và màng não. Họ chiếm từ 80 đến 90 phần trăm hoặc nhiều hơn các bệnh. Chúng thường khá lành tính, trong hầu hết các hình thức tự duy trì, không cần điều trị đặc biệt.
Bất kỳ hình thức TBE nào cũng bắt đầu một cách nhạy bén, với cảm giác ớn lạnh, nhiệt độ cơ thể tăng nhanh đến số lượng cao, đau đầu dữ dội, đau cơ. Photophobia, đau ở nhãn cầu là có thể. Bệnh nhân thường thờ ơ, buồn ngủ, ít bị kích thích. Khi được kiểm tra, tình trạng tăng huyết áp của da mặt, cổ, thân trên và màng nhầy của vòm họng, viêm xơ cứng, viêm kết mạc thu hút sự chú ý. Tăng sản chung là đặc trưng.
Dạng sốt được giới hạn trong các triệu chứng trên; thời gian sốt cao dao động từ vài giờ đến 5-6 ngày, sốt hai đợt là có thể. Sau khi bình thường hóa nhiệt độ cơ thể, tình trạng của bệnh nhân được cải thiện, nhưng hội chứng suy nhược có thể kéo dài thêm 2-3 tuần nữa.
Với dạng màng não, ngoài các triệu chứng phức tạp vốn có ở dạng sốt, hội chứng màng não được thêm vào: nôn ở độ cao của đau đầu, tăng trương lực tổng quát nghiêm trọng, cơ cổ cứng, đau khi ấn vào nhãn cầu, triệu chứng của Kernig, Brudzinsky, v.v.
Đôi khi thoáng qua cũng có thể xác định các triệu chứng thần kinh khu trú: không đối xứng của khuôn mặt, dị thường, rung giật nhãn cầu, vv Với chọc dò tủy sống, dịch não tủy (CSF) chảy dưới áp lực tăng, trong suốt, đôi khi đục.
Pleocytosis là từ vài chục đến vài trăm tế bào, trong những ngày đầu tiên nó có thể là bạch cầu trung tính, sau đó lymphocytic; hàm lượng protein trong CSF tăng vừa phải, glucose là bình thường; những dữ liệu này cho thấy sự phát triển của viêm màng não huyết thanh.
Sốt kéo dài đến hai tuần, những thay đổi trong CSF tồn tại trong một thời gian tương đối dài: từ vài tuần đến vài tháng. Trong thời kỳ nghỉ dưỡng, hội chứng asthenovegetative có mặt trong một thời gian dài.
Hình thức đầu mối (tê liệt) khác với hai mô tả ở trên bởi mức độ nghiêm trọng của khóa học và tỷ lệ tử vong cao.Trong bối cảnh sốt, các hội chứng truyền nhiễm và màng não nói chung, các triệu chứng não xuất hiện ở dạng suy giảm ý thức, hưng phấn vận động, co giật (thuốc bổ tổng quát hoặc tiêu điểm).
Một đặc điểm khác của CE là sự phát triển của hội chứng động kinh Kozhevnikovskaya ở một số bệnh nhân - tình trạng nghiêm trọng nhất ở dạng co thắt cơ liên tục ở một nửa cơ thể - myoclonus, tăng nặng theo định kỳ do co giật động kinh.
Đặc điểm duy nhất của CE là sự chuyển bệnh ở một số bệnh nhân sang quá trình tiến triển mạn tính, kết thúc bằng cái chết.
Theo các tài liệu của các nhà dịch tễ học trong nước, ở các xã hội tự nhiên khác nhau, tùy thuộc vào điều kiện môi trường cụ thể, có thể tìm thấy tới 5 con10% cá thể trưởng thành đồng thời bị nhiễm borrelia và virus TBE trong quần thể ve taiga.
Hiện tại không có phương pháp điều trị triệt để cho các tổn thương tê liệt ở TBE, điều này mang lại các dạng bệnh này gần hơn với bệnh bại liệt.
Cách thực sự duy nhất để ngăn chặn sự phát triển của vô hiệu hóa nghiêm trọng và hậu quả nghiêm trọng trong TBE là phòng ngừa - giới thiệu vắc-xin viêm não do ve gây ra.
Trong những năm gần đây, việc sản xuất immunoglobulin chống ve đã bị ngừng ở châu Âu (trước đây nó chỉ được sử dụng cho mục đích phòng ngừa), được cho là do sự nguy hiểm của sự gia tăng phụ thuộc kháng thể trong quá trình lây nhiễm và không có phương pháp dựa trên bằng chứng cho thấy hiệu quả tích cực của nó.
Một bệnh do ve gây ra là bệnh borreliosis do ve gây ra - IKB (từ đồng nghĩa: Lyme borreliosis, ban đỏ do ve gây ra, bệnh truyền nhiễm do ve gây ra) hệ thống cơ thể.
Bệnh IKB phổ biến ở bán cầu đông và tây. Các trường hợp mắc bệnh được ghi nhận ở Hoa Kỳ, Canada, thực tế trên khắp châu Âu (ngoại trừ các quốc gia Benelux và Bán đảo Iberia), Nga, Mông Cổ, Bắc Trung Quốc, Nhật Bản và các quốc gia khác.
Theo ước tính của các nhà dịch tễ học trong nước ở nước ta, số ca mắc bệnh lên tới 101111 nghìn người mỗi năm. Con số này có lẽ được đánh giá thấp, bởi vì ở Đức, một quốc gia có dân số nhỏ hơn và tình hình dịch tễ học thuận lợi hơn Nga, số ca mắc bệnh hàng năm là khoảng 60 nghìn người, ở Hoa Kỳ - hơn 13 nghìn người.
Tác nhân gây bệnh của ICD, B. burgdorferi, thuộc họ spirochetes, được phân lập từ ve vector và ở những bệnh nhân mắc bệnh ICD từ vùng ban đỏ phát triển tại vị trí hút ve, từ máu, dịch não tủy, viêm khớp, v.v.
Phần lớn các bệnh được quan sát thấy trong giai đoạn xuân hè (tháng 4-tháng 6), nhưng mùa có thể thay đổi đáng kể tùy thuộc vào điều kiện thời tiết - thời gian ấm áp bắt đầu càng nhanh, bọ ve thức dậy nhanh hơn và hoạt động, có nghĩa là chúng thường tấn công một người.
Trong giai đoạn xuân hè, đỉnh điểm đầu tiên xảy ra. Lần thứ hai - vào cuối mùa hè, đầu mùa thu (tháng 8-10).
Bắt nước bọt đánh dấu vào dòng máu chung, borrelia lây lan khắp cơ thể, lắng đọng trong các cơ quan khác nhau (não, tim, khớp, mắt, gan) và gây ra những thay đổi viêm nhiễm ở chúng. Tổn thương cơ quan cấp tính này là kết quả của việc phổ biến nhiễm trùng đặc trưng cho giai đoạn thứ hai của ICD.
Theo các giai đoạn nhiễm trùng và các dấu hiệu biểu hiện lâm sàng của họ, ba giai đoạn của bệnh được phân biệt: nhiễm trùng thứ nhất - nhiễm trùng cục bộ, nhiễm trùng lan truyền thứ hai (tổn thương cơ quan cấp tính) và nhiễm trùng thứ ba (tổn thương cơ quan mãn tính).
Để chỉ định bệnh cho giai đoạn thứ ba của ICD, thời gian thay đổi viêm trên một phần của cơ quan bị ảnh hưởng nên ít nhất là 6 tháng. Trình tự tổn thương nội tạng được mô tả ở trên là ngoại lệ chứ không phải là quy tắc, và hiếm khi có thể thấy ở một bệnh nhân mắc bệnh ICD theo trình tự thời gian của một giai đoạn sau một giai đoạn khác được mô tả ở trên.
Các biểu hiện của một hoặc hai giai đoạn của bệnh ở một bệnh nhân là phổ biến hơn. Vì vậy, ở một bệnh nhân có triệu chứng của giai đoạn thứ hai của ICD, có thể không có biểu hiện của nhiễm trùng cục bộ hoặc giai đoạn thứ ba của bệnh có thể biểu hiện mà không có thiệt hại cấp tính trong hai giai đoạn đầu của bệnh.
Các giai đoạn của bệnh được xác định bởi các dấu hiệu lâm sàng về sự tham gia chủ yếu của cơ quan bị ảnh hưởng, nếu biết thời điểm khởi phát bệnh, hoặc theo thời gian của bệnh, nếu không có dấu hiệu chính xác về thời gian ban đầu của bệnh.
IKB có thể xảy ra với sự xen kẽ tuần tự của tất cả các giai đoạn của bệnh, với sự bỏ qua của một trong các giai đoạn hoặc biểu hiện chính ở bất kỳ giai đoạn nào.
Ở giai đoạn địa phương, thời gian ủ bệnh của bệnh dao động từ 1 đến 30 ngày, trung bình 7-10 ngày. Sự khởi đầu của bệnh trong đại đa số là dần dần. Một đốm hoặc sẩn xuất hiện tại vị trí hút của ve.
Erythema là một trong những dấu hiệu nhận biết bệnh lý đặc trưng của ICD và là "tiêu chuẩn vàng" để chẩn đoán bệnh. Do đặc tính vốn có của nó là tăng kích thước, nó được gọi là "ban đỏ di chuyển do ve di cư".
Erythema có thể là dấu hiệu duy nhất của giai đoạn cấp tính, nhưng thường đi kèm với các triệu chứng khác của bệnh: hạch bạch huyết khu vực, khó chịu, yếu, đau cơ, đau khớp, biểu hiện hô hấp, sốt lên đến 37, 38 ° C, hiếm khi cao hơn; ớn lạnh, đau đầu, buồn nôn và nôn.
Ở một số bệnh nhân, bệnh có thể kết thúc ở giai đoạn này và ban đỏ có thể biến mất một cách tự nhiên. Trong một phần khác của ban đỏ vẫn tồn tại trong nhiều tuần và thậm chí nhiều tháng và đối với nền của nó có dấu hiệu tổn thương các cơ quan khác.
Giai đoạn thứ hai của bệnh (nhiễm trùng lan truyền) được đặc trưng bởi tổn thương cơ quan cấp tính đối với hệ thần kinh (neuroborreliosis); các cơ quan nội tạng (tim, khớp, gan) và cơ quan thị giác (ophthalmoborreliosis).
Giai đoạn thứ hai của ICD phát triển 2-10 tuần sau giai đoạn cấp tính. Các biểu hiện thần kinh với ICD khá đa dạng, nhưng hầu hết các nhà nghiên cứu đều chỉ ra ba loại tổn thương phổ biến nhất của hệ thần kinh: viêm nhiễm phóng xạ, viêm dây thần kinh sọ mặt và viêm màng não.
Trong một nửa hoặc nhiều trường hợp, một sự kết hợp của các hội chứng tổn thương này được quan sát, biểu hiện ở các phức hợp triệu chứng khác nhau. Rối loạn tim được quan sát từ 4-5 tuần xuất hiện ban đỏ.
Chúng bao gồm những thay đổi của 1-3 độ dẫn truyền nhĩ thất, rối loạn dẫn truyền trong não thất, rung tâm nhĩ và những người khác. Thời gian rối loạn tim là ngắn và không quá vài tuần. Những bất thường nghiêm trọng ở dạng bệnh cơ tim giãn và viêm tụy gây tử vong cũng được quan sát thấy.
Trong trường hợp ban đỏ do ve gây ra trong giai đoạn cấp tính của bệnh, khoảng thời gian giữa ban đỏ và khởi phát các triệu chứng thần kinh thường là 4-12 tháng.
Các hình thức chính của giai đoạn thứ ba của ICD được coi là: neuroborreliosis (viêm não tiến triển; viêm não tủy não, viêm đơn sắc hoặc viêm đa dây thần kinh), kết hợp với viêm khớp teo mạn tính (HAA); dermatoborreliosis (XAA, hạch bạch huyết da lành tính); đơn nhân - và viêm đa khớp.
Trợ giúp quyết định trong chẩn đoán ICD, đặc biệt là các biến thể xảy ra mà không có ban đỏ do ve, có thể được cung cấp bằng xét nghiệm huyết thanh tìm kháng thể đối với B. burgdorferi. Các phản ứng thường được sử dụng là: phương pháp gián tiếp kháng thể huỳnh quang (nMFA), xét nghiệm miễn dịch hấp thụ liên kết enzyme (ELISA), immunoblot.
Chúng được thay thế bằng kháng thể IgG, xuất hiện ở tuần 3-4 của ICD và tồn tại trong nhiều tháng hoặc nhiều năm. Thật không may, xét nghiệm huyết thanh cho IKB không được chuẩn hóa. Sự hiện diện của kháng thể đối với borrelia xác nhận nhiễm B. burgdorferi, nhưng không phải là một tiêu chí tuyệt đối cho các giai đoạn hoạt động hoặc không hoạt động của bệnh.
Một số nhà nghiên cứu đã chỉ ra tính đa hình phân tử của các geno tác nhân gây bệnh, biểu hiện ở tính không đồng nhất của các protein bề mặt của B. burgdorferi, dẫn đến những khó khăn trong chẩn đoán huyết thanh học của bệnh nhân mắc bệnh huyết thanh.
Điều trị ICD được thực hiện bằng kháng sinh phổ rộng. Họ được dùng bằng đường uống trong giai đoạn ban đỏ và tiêm tĩnh mạch iv trong trường hợp loạn thần kinh và XAA ở giai đoạn thứ hai và thứ ba của ICD.
Thời gian điều trị là từ 10 ngày đến một tháng. Ở giai đoạn thứ hai và thứ ba, thuốc chính là ceftriaxone (2 g / ngày), có thể sử dụng cefotaxime, liều penicillin lớn. Thời gian điều trị là 2 tuần.
Sốt phát hiện
Nhóm sốt phát hiện do ve gây ra (CPL) bao gồm một số bệnh khu trú tự nhiên do rickettsia gây ra bởi các bệnh truyền qua vector, trong số đó được biết đến từ lâu (sốt Marseille hoặc Địa Trung Hải, sốt phát hiện ở Rocky Mountain, sốt phát ban do ve ở Bắc Á, bệnh sốt rét mô tả đầu tiên (sốt phát hiện ở Nhật Bản và Israel, sốt do ve châu Phi), bao gồm cả ở nước ta - sốt phát hiện Astrakhan và rickettsiosis ở vùng Viễn Đông.
Danh sách này tiếp tục bổ sung, đại diện mới của rickettsia mở, các bệnh chưa biết trước đây được mô tả.
Ở Nga, trọng tâm tự nhiên của KPL là phổ biến. Typhus gây ra ở Bắc Á (tác nhân gây bệnh của Rickettsia sibirica) được ghi nhận ở các vùng lãnh thổ phía Tây và Đông Siberia, Altai, Krasnoyarsk, Khabarovsk và Primorsky.Vào đầu thế kỷ XXI, tỷ lệ mắc tăng lên, lên tới 3000 trường hợp và nhiều hơn nữa được phát hiện hàng năm; Đây là rickettsiosis phổ biến nhất ở Nga.
Sốt sốtillesilles (tác nhân gây bệnh của R. conorii) xảy ra ở các vùng ven biển của Biển Đen và Azov; Astrakhan (mầm bệnh R. conorii subtype caspiensis) - ở vùng dưới Volga, vùng Astrakhan, Kalmykia và Tây Kazakhstan.
Tất cả các CPL đều có chung một số đặc điểm lâm sàng, bao gồm:
- sự hiện diện của ảnh hưởng chính tại vị trí hút ve dưới dạng sẩn hoặc thâm nhiễm nhỏ không đau với hoại tử ở trung tâm, phủ một lớp vỏ / vảy đen (đen);
- viêm hạch bạch huyết khu vực;
- khởi phát cấp tính của bệnh sau một thời gian ủ bệnh, thời gian trung bình là 1-2 tuần;
- dòng chảy tuần hoàn (giai đoạn ban đầu - cho đến khi phát ban xuất hiện;
- sau đó là thời kỳ cao và nghỉ dưỡng);
- ớn lạnh, sốt từ 3 đến 10 ngày;
- nhiễm độc (thường vừa phải);
- nhức đầu, yếu cơ, đau cơ, đau khớp, mất ngủ;
- đỏ bừng da mặt và cổ, viêm xơ cứng, viêm kết mạc;
- gan to;
- sự xuất hiện của exanthema 3-4 ngày sau khi tăng nhiệt độ cơ thể.
Phát ban thường rất phong phú, đốm sẩn, trên da của thân và tứ chi, bao gồm cả thường xuyên ở lòng bàn tay và lòng bàn chân, không ngứa. Sau 5 - 7 ngày, phát ban biến mất, và sắc tố của da vẫn ở vị trí của nó.
CPL thường lành tính. Ngoại lệ là sốt phát hiện ở Rocky Mountain, được tìm thấy ở châu Mỹ.
Chẩn đoán được xác nhận bằng cách phát hiện kháng thể kháng nguyên của rickettsia tương ứng trong các phương pháp phòng thí nghiệm khác nhau: phản ứng miễn dịch huỳnh quang gián tiếp (RNIF), ELISA, phản ứng liên kết bổ sung (CSC), phản ứng ngưng kết gián tiếp (RNGA).
CPL được điều trị bằng thuốc tetracycline (doxycycline 0,2 g / ngày), fluoroquinolones (ciprofloxacin 0,5 g 2 lần một ngày) hoặc macrolide (erythromycin 0,5 g 4 lần một ngày).
Dự phòng cụ thể bằng cách sử dụng vắc-xin chỉ được thiết kế cho sốt phát hiện ở Rocky Mountain, trong khi điều trị dự phòng không đặc hiệu tương tự như đối với tất cả các bệnh do ve gây ra.
Người ta đã xác định rằng ổ nhiễm trùng chính là chuột nước, chuột đồng đỏ, xạ hương, cũng như ve Dermómor figus và D. marginatus. Không có nhiễm trùng ở người đã được quan sát. Các trọng tâm tự nhiên của OHL đã được xác định tại các khu vực thuộc vùng Omsk, Novosibirsk, Tyumen, Kurgan và Orenburg.
Các cửa của nhiễm trùng là da tại vị trí của vết cắn hoặc vết thương nhỏ của nó bị nhiễm bệnh do tiếp xúc với xạ hương hoặc chuột nước. Tại các cửa của nhiễm trùng, ảnh hưởng chính không được quan sát. Virus xâm nhập vào máu, lây lan theo đường máu khắp cơ thể và ảnh hưởng chủ yếu đến các mạch, hệ thần kinh và tuyến thượng thận.
Thời gian ủ bệnh kéo dài từ 2 đến 4 ngày. Bệnh bắt đầu đột ngột, nhiệt độ cơ thể tăng lên 39 3940 ° C. Nói chung là yếu, đau đầu dữ dội, đau cơ xuất hiện. Bệnh nhân bị ức chế, miễn cưỡng trả lời câu hỏi. Nhiệt độ duy trì ở mức cao trong 3-4 ngày, sau đó giảm dần 7-10 ngày.
Từ 1 trận2 ngày, hầu hết bệnh nhân bị phát ban xuất huyết. Da mặt, cổ và phần trên của ngực bị tăng huyết áp, mặt sưng húp, các mạch máu được tiêm.
Xuất hiện mũi, phổi, ruột, tử cung. Có sự giảm huyết áp, điếc của âm thanh tim, nhịp tim chậm, dicrotism của mạch và ngoại tâm thu nhất định. 30% bệnh nhân bị viêm phổi (khu trú nhỏ), có thể có dấu hiệu tổn thương thận (protein niệu, tiểu niệu, hình trụ).
Từ phía của hệ thống thần kinh trung ương, các dấu hiệu viêm màng não và viêm màng não được ghi nhận (trong các hình thức nghiêm trọng của bệnh). Trong máu - giảm bạch cầu rõ rệt (1200 cường2000 trong 1 μl), ESR không tăng. Để xác nhận chẩn đoán, RSK, một phản ứng trung hòa được sử dụng. Điều trị Etiotropic không được phát triển.
Sốt xuất huyết Crimean (CHF) là một bệnh do virus cấp tính liên quan đến zoonoses với tiêu điểm tự nhiên. Nó được đặc trưng bởi sốt hai sóng, nhiễm độc nói chung, hội chứng huyết khối nặng, diễn biến nặng.
Kho chứa virus là các động vật có vú nhỏ hoang dã (chuột rừng, sóc đất nhỏ, thỏ nâu, nhím tai), cũng như các động vật nuôi trong nhà (cừu, dê, bò). Người vận chuyển và người giữ là ve từ chi Hyalomma. Tỷ lệ mắc bệnh được đặc trưng bởi tính thời vụ với tối đa từ tháng 5 đến tháng 8 (ở nước ta).
Bệnh xảy ra ở các vùng Crimea, Astrakhan, Rostov, Volgograd, vùng Krasnodar và Stavropol, ở Chechnya, Kalmykia, cũng như ở Trung Á, Trung Quốc, Bulgaria, Nam Tư và ở vùng hạ Sahara ở Châu Phi (Congo, Kenya, Uganda, Nigeria và Nigeria khác).
CHF là một bệnh truyền nhiễm nguy hiểm. Nhiễm trùng xảy ra không chỉ khi bị cắn bởi một con bọ bị nhiễm bệnh hoặc khi nó bị nghiền nát, mà còn khi nó tiếp xúc với da bệnh nhân hoặc màng nhầy và máu.
Một triệu chứng không đổi là sốt, kéo dài trung bình 7-8 ngày. Trước khi xuất hiện hội chứng xuất huyết, nhiệt độ cơ thể giảm xuống dưới da được ghi nhận, sau 1-2 ngày nhiệt độ cơ thể tăng trở lại (đường cong nhiệt độ "hai bướu").
Trong chiều cao của bệnh (2-4 ngày kể từ khi phát bệnh), phát ban xuất huyết trên da và niêm mạc, xuất huyết tại chỗ tiêm, mũi, đường tiêu hóa, chảy máu tử cung, chảy máu, v.v.
Sick bơ phờ, năng động, đôi khi, trái lại, phấn khích. Hội chứng màng não không phải là hiếm. Mức độ nghiêm trọng của hội chứng huyết khối gây ra quyết định mức độ nghiêm trọng và kết quả của bệnh. Thời gian nghỉ dưỡng được tính trong vài tháng.
Một bệnh nhân CHF nhập viện trong hộp bệnh viện truyền nhiễm. Ribavirin được khuyên dùng như một loại thuốc etiotropic.
Ehrlichiosis là một bệnh truyền nhiễm dịch bệnh được công nhận lần đầu tiên ở Hoa Kỳ vào năm 1986. Hai dạng khác nhau về căn nguyên và dịch tễ học của bệnh này được phân biệt: ehrlichiosis đơn bào (EEP) gây ra bởi E. chaffuskis và bệnh bạch cầu hạt ở người. .
Các mầm bệnh được truyền sang người thông qua vết cắn của bọ ve bị nhiễm bệnh mà chúng nhận được khi chúng cho chúng ăn động vật bị nhiễm bệnh. Ehrlichia thuộc họ Rickettsiae, có hình dạng tròn đặc trưng với màng bao bọc từ bên ngoài.Có những ấn phẩm về việc phát hiện bệnh nhân ở Đức, Anh, Scandinavia, Pháp.
Thời gian của thời gian ủ bệnh với ehrlichiosis là trung bình 8-14 ngày.
Trên lâm sàng, MEP và HEC gần như không thể phân biệt được và được đặc trưng bởi một loạt các triệu chứng: khởi phát đột ngột, ớn lạnh, sốt, nhức đầu, đau cơ, giảm tiểu cầu, giảm bạch cầu, tăng hoạt động của men gan. Phát ban được quan sát thấy ở khoảng 1/3 bệnh nhân mắc LES, nhưng hiếm gặp ở bệnh nhân mắc HES.
Exanthema xuất hiện vào những ngày 1 trận8 của bệnh, đầu tiên là ở tứ chi, sau đó trên thân, mặt và cổ, không phong phú, chủ yếu là đốm, đôi khi xuất huyết. Thời gian của thời kỳ sốt là từ vài ngày đến 3 tuần. Quá trình của bệnh thay đổi từ nhẹ lành tính đến cực kỳ nghiêm trọng.
Trong một số trường hợp, các biến chứng như hội chứng suy hô hấp, suy thận, rối loạn thần kinh, đông máu nội mạch lan tỏa được ghi nhận. Tỷ lệ tử vong với LEC là 5%, với HEC - 10%, mặc dù, rõ ràng, tỷ lệ tử vong thực sự có thể cao hơn.
Để chẩn đoán, RNIF được sử dụng phổ biến nhất. Các trường hợp mắc bệnh được xác nhận bằng việc tăng gấp 4 lần chuẩn độ kháng thể trong RNIF hoặc một hiệu giá của các kháng thể cụ thể trong RNIF 64, PCR dương tính. Kính hiển vi soi vết máu của Wright trong bạch cầu đơn nhân hoặc bạch cầu hạt cho thấy các thể vùi nội bào của Ehrlichia tương ứng.
Ehrlichia nhạy cảm với thuốc tetracycline, chloramphenicol, cho phép bạn điều trị nhanh chóng và hiệu quả căn bệnh này. Các trường hợp đồng nhiễm với Lyme borreliosis và ehrlichiosis đã được báo cáo.
Babesiosis, hay pyroplasmosis, là một bệnh truyền nhiễm cấp tính kèm theo sốt, nhiễm độc, thiếu máu và tiến trình nặng. Babesiosis là một bệnh nhiễm ký sinh trùng ký sinh do vector gây ra.
Khi nhuộm màu theo Gram, chúng trông giống như những chiếc nhẫn mỏng có đường kính 2-3 micron hoặc hình dạng quả lê với đường kính 4-5 micron. Cho đến nay, hơn 100 trường hợp mắc bệnh Babiosis ở người đã được mô tả trong văn học thế giới, hầu hết trong số đó đã kết thúc một cách thờ ơ.
Các dạng bệnh có biểu hiện nhiễm trùng được quan sát thấy ở những người bị rối loạn nghiêm trọng hệ thống miễn dịch (sau phẫu thuật cắt lách, nhiễm HIV, v.v.). Ở những người có hệ miễn dịch bình thường, bệnh không có triệu chứng, mặc dù có sự hiện diện của ký sinh trùng, đạt 1 1% 2%.
Bệnh xảy ra ở châu Âu (Scandinavia, Pháp, Đức, Nam Tư, Ba Lan, Nga) và ở Hoa Kỳ (Bờ Đông). Vật chủ là chuột vole và các loài gặm nhấm, chó, mèo và gia súc khác.
Sau khi hút ve, mầm bệnh xâm nhập vào máu và vào các tế bào hồng cầu. Sự sao chép của Babesia xảy ra trong các tế bào hồng cầu, chúng bị ly giải không chỉ dưới ảnh hưởng của ký sinh trùng mà còn dưới ảnh hưởng của các kháng thể chống hồng cầu. Khi số lượng tế bào hồng cầu bị ảnh hưởng đạt 3-5%, các biểu hiện lâm sàng của bệnh được quan sát.
Trong quá trình phá hủy các tế bào hồng cầu, các sản phẩm quan trọng của Babia và protein không đồng nhất xâm nhập vào máu, gây ra phản ứng pyrogen mạnh mẽ và các biểu hiện độc hại khác của bệnh.
Thời gian ủ bệnh kéo dài từ ba ngày đến ba tuần (trung bình 1-2 tuần). Bệnh bắt đầu trầm trọng với ớn lạnh và sốt lên đến số lượng cao. Sốt đi kèm với suy yếu nghiêm trọng, đau bụng, đau đầu, đau vùng thượng vị, buồn nôn và nôn.
Từ 3-4 ngày của bệnh chống lại nền tảng của nhiễm độc ngày càng tăng, da nhợt nhạt, tăng gan, vàng da, oligoan niệu được quan sát. Sau đó, trong hình ảnh lâm sàng, các triệu chứng của suy thận cấp tính xuất hiện.
Kết quả gây chết người là do urê huyết hoặc do tham gia các bệnh liên thời (viêm phổi, nhiễm trùng huyết, v.v.). Chẩn đoán lâm sàng là khó khăn do sự hiếm của bệnh. Sốt kéo dài do thiếu máu, gan to, bệnh lý thận, thiếu tác dụng từ việc dùng thuốc kháng sinh buộc chúng tôi phải tiến hành các xét nghiệm trong phòng thí nghiệm đối với bệnh Babiosis.
Điều quan trọng là phải tính đến dữ liệu dịch tễ học (đánh dấu vết cắn, ở trong một khu vực lưu hành), xác định vi phạm tình trạng miễn dịch. Chẩn đoán được xác nhận bằng cách phát hiện mầm bệnh trong phết tế bào và giọt máu dày, cũng như trong RNIF.
Chẩn đoán phân biệt được thực hiện với sốt rét nhiệt đới, nhiễm trùng huyết, bệnh máu, nhiễm HIV. Cơ sở của điều trị là điều trị chống ký sinh trùng sớm. Việc sử dụng quinine (650 mg / ngày) và clindamycin (2,4 g / ngày) trong 2 tuần 3 có hiệu quả. Nếu không điều trị bằng phương pháp etiotropic, bệnh thường xảy ra (50 Lỗi80% trường hợp) gây tử vong.
Cơn sốt do ve gây ra Kemerovo, Lipovnik - Hồi mới, bệnh lây nhiễm arbovirus tự nhiên khu trú Zoonotic với cơ chế lây truyền mầm bệnh. Tác nhân gây bệnh là các vi-rút có chứa RNA thuộc họ Reoviridae (OrbVD) thuộc nhóm Kemerovo.
Các hồ chứa và nguồn của mầm bệnh là loài gặm nhấm, động vật có vú nhỏ, chim. Các loài chính hỗ trợ sự tồn tại của virus trong tự nhiên là ve Dermómor spp.
Độ nhạy cảm tự nhiên của con người cao. Sau khi bệnh, miễn dịch vẫn còn. Bệnh lặp đi lặp lại là rất hiếm. Sốt Kemerovo được phát hiện ở khu vực rừng và thảo nguyên thuộc vùng Kemerovo của Nga, sốt Lipovnik - ở một số nước châu Âu.
Thời gian của thời gian ủ bệnh là 4 trận5 ngày. Đặc trưng lâm sàng là sốt hai sóng, nhiễm độc, đôi khi nổi mẩn, xuất huyết, có dấu hiệu viêm màng não, viêm cơ tim. Chẩn đoán và điều trị trong phòng thí nghiệm đang được phát triển.
Vì vậy, trên lãnh thổ của Nga vào mùa ấm, nguy cơ nhiễm một hoặc một số bệnh nhiễm trùng do ve ixodid truyền là có thật. Chẩn đoán lâm sàng của họ là khó khăn, phòng thí nghiệm trong giai đoạn đầu không phải lúc nào cũng có nhiều thông tin.
Người dân nên được khuyến khích thực hiện các biện pháp bảo vệ khi đến thăm rừng, công viên và các môi trường sống khác (mặc quần áo như áo liền quần, sử dụng thuốc chống côn trùng, tự kiểm tra lẫn nhau). Nếu một dấu vết được tìm thấy, nó cần được loại bỏ ngay lập tức và tham khảo ý kiến bác sĩ đa khoa hoặc chuyên gia về bệnh truyền nhiễm.
Nên thực hiện một nghiên cứu về bọ ve cho sự hiện diện của mầm bệnh có thể có trong đó. Nếu phát hiện thấy vi-rút TBE trong một tích tắc, nạn nhân được tiêm một loại thuốc miễn dịch chống bệnh não, Borrelia - kháng sinh (doxycycline hoặc amoxicillin) được kê đơn trong 7-10 ngày.
Bệnh cắn: 7 bệnh do ve gây ra
Ve là loài ngoại giao thúc đẩy sự lưu hành mầm bệnh của các bệnh khu trú tự nhiên.Chúng có thể truyền mầm bệnh khác nhau từ vật chủ này sang vật chủ khác trong khi hút máu.
Liên quan nhất trong số các bệnh khu trú tự nhiên do vector gây ra ở người là: Bệnh Lyme (borreliosis), viêm não do ve, ehrlichiosis.
Những nhiễm trùng này rất khó khăn, có thể dẫn đến tàn tật, có một quá trình mãn tính và thời gian phục hồi lâu dài (lên đến 1 năm). Bọ ve cũng dung nạp: tái phát sốt do ve, sốt thỏ, bệnh sốt xuất huyết, sốt phát hiện.
Bệnh truyền qua ve được đặc trưng bởi các quá trình bệnh lý khác nhau trong cơ thể con người.
Bệnh Lyme hoặc Borreliosis
Nó có thể được truyền bởi ba loại vi khuẩn thuộc chi Borrelia. Ở Bắc bán cầu, đây là bệnh nhiễm trùng do ve gây ra phổ biến nhất.
Biểu hiện lâm sàng được đặc trưng bởi các biểu hiện ngoài da với việc bổ sung các triệu chứng thần kinh, khớp và tim.
Viêm não bẩm sinh
Nó được truyền bởi arbovirus, thuộc chi Flavachus. Bọ ve bị nhiễm bệnh từ động vật và truyền virut cho người.
Bệnh đi kèm với sốt biphasic, tổn thương hệ thần kinh trung ương (viêm não, viêm màng não) và cần điều trị tích cực. Có thể dẫn đến các biến chứng thần kinh và tâm thần kéo dài.
Bệnh sùi mào gà
Trong số các bệnh do ve gây ra, bệnh bạch cầu đơn nhân là một bệnh nhiễm trùng tương đối trẻ. Bệnh lý được phát hiện lần đầu tiên vào năm 1987 tại Hoa Kỳ.
Các mầm bệnh (ehrlichia) xâm nhập vào cơ thể bằng nước bọt đánh dấu và nhân lên, dẫn đến các quá trình viêm có tính chất khác nhau trong các cơ quan nội tạng.
Biểu hiện lâm sàng có phổ rộng: từ dạng không có triệu chứng của khóa học đến tử vong.
Cơn sốt tái phát
Bệnh truyền nhiễm cấp tính này lây truyền qua ve của gia đình. Bệnh lý được gây ra bởi Borrelia, biểu hiện ở những cơn co giật tái phát do sốt. Bệnh có nhiều khả năng là lành tính, tử vong là một ngoại lệ.
Bệnh sốt thỏ
Biểu hiện lâm sàng phụ thuộc vào dạng bệnh. Một tính năng đặc trưng là sự gia tăng các hạch bạch huyết đến kích thước của quả óc chó. Bệnh lý có thể gây ra các biến chứng cụ thể (viêm phổi do sốt thứ phát, viêm phúc mạc, viêm màng não), cũng như áp xe và hoại thư.
Babesiosis
Một trong những bệnh truyền từ ve sang người. Nó được gây ra bởi Babes, sau khi một vết cắn xâm nhập vào các tế bào hồng cầu của con người, nơi chúng nhân lên, phá hủy các tế bào đỏ.
Theo tiến trình của nó, thiếu máu tăng lên, và các triệu chứng của suy thận và gan cấp tính được quan sát thấy. Ở những người có tình trạng miễn dịch bình thường, Babiosisis không có triệu chứng.
Sốt phát hiện
Được gọi bởi các vi sinh vật có nguồn gốc vi khuẩn từ nhóm rickettsia. Bệnh này xảy ra ở một người do bị ve cắn, mầm bệnh cũng có thể xâm nhập vào vết thương khi động vật bị nhiễm trùng bị vỡ và chống lại khu vực này.
Nó ảnh hưởng đến các mạch máu, gây ra các biến chứng nghiêm trọng như đột quỵ, suy thận. Trong mọi trường hợp, dự báo là khá nghiêm trọng.
Bệnh do ve gây ra
Bọ ve Ixodid, sống ồ ạt ở vùng Brest, là những người mang mầm bệnh truyền nhiễm: viêm não do ve và bệnh Lyme (borreliosis do ve gây ra). Bọ ve thường xuất hiện vào tháng 3 - 4 và hoạt động đến tháng 10 - 11.
Bệnh Lyme được mô tả lần đầu tiên vào năm 1975 như là một đợt bùng phát viêm khớp cục bộ ở Lyme (Hoa Kỳ). Và chỉ đến năm 1982, người ta mới biết rằng nguyên nhân gây bệnh là do xoắn khuẩn và người mang mầm bệnh là ve ixodid. Tại Cộng hòa Bêlarut, việc chẩn đoán bệnh này bắt đầu vào năm 1993.
Vật chủ tự nhiên của Borrelia trong tự nhiên là động vật có xương sống hoang dã, động vật có vú nhỏ, chim. Bọ ve bị nhiễm bệnh do ăn máu động vật và chim.
Trong giai đoạn phát triển của ve, giai đoạn ấu trùng, giai đoạn của con nhộng và cá thể trưởng thành được phân biệt. Bọ ve tấn công con người ở bất kỳ giai đoạn phát triển nào, nhiễm trùng xảy ra khi một con bọ ve cắn, khi gỡ nó ra khỏi động vật, khi bị nghiền nát.
Trong thời gian bệnh, 3 giai đoạn được phân biệt. Giai đoạn đầu tiên có thể không có triệu chứng, hoặc đau nhức, đỏ và ngứa xuất hiện ở vị trí vết cắn.
Biểu hiện nhiễm trùng chung ở dạng đau đầu, yếu, buồn nôn, sốt là có thể. Biểu hiện đặc trưng nhất của giai đoạn đầu của bệnh Lyme là bệnh di truyền ban đỏ. Ban đỏ di cư có sự xuất hiện của một vòng có hình dạng không đều với cạnh ngoài được xác định rõ ràng và các đường viền không đều nhau.
Chiều rộng của vòng Nhẫn là khoảng 0,5 cm. Trong một số trường hợp, ban đỏ di chuyển không nhìn thấy và trở nên đáng chú ý sau khi tắm. Đường kính của ban đỏ có thể lên tới 70 cm. Cũng có thể có phát ban da ở dạng nổi mề đay, dấu chấm nhỏ, phát ban hình khuyên. Đôi khi ban đỏ giống như ban đỏ.
Các triệu chứng đầu tiên của bệnh, ngay cả khi không điều trị, sẽ biến mất trong vòng vài ngày hoặc vài tuần. Nếu không được điều trị, sau 5 tuần, bệnh chuyển sang giai đoạn 2. Ở giai đoạn này, sự phổ biến của borrelia vào các cơ quan và mô khác nhau xảy ra. Thời kỳ này của bệnh được đặc trưng bởi các biểu hiện về thần kinh, khớp, tim.
Đó có thể là viêm màng não, viêm dây thần kinh sọ não (thường là mặt). Bệnh nhân phàn nàn về đau tái phát và dị cảm ở tay chân và cơ bắp, có thể quan sát thấy sự xuất hiện của khuôn mặt, cơ mắt và các dây thần kinh sọ khác, đau đầu, buồn nôn và căng thẳng ở cơ cổ.
Một biểu hiện của tổn thương tim là viêm cơ tim với sự phát triển của nhĩ - khối tâm thất. Bệnh nhân than phiền yếu, khó thở, chóng mặt, sốt nhẹ.
Một trong những biểu hiện bệnh lý khác của bệnh Lyme là u lympho tế bào da lành tính, đó là một màu tím - thâm nhiễm giống như khối u thường xuyên hơn trên dái tai, núm vú của tuyến vú và bìu.
Các khớp sưng, cử động bị hạn chế do đau. Quá trình viêm tiếp tục liên tục. Có sự phá hủy sụn và biến dạng khớp, do khuyết tật phát triển.
Ngoài ra, viêm da do teo là đặc trưng của giai đoạn thứ ba của bệnh, biểu hiện bằng đỏ và sưng da ở mặt sau của bàn tay, bàn chân, chân ở dạng đốm. Sau đó, da trở nên nhợt nhạt, mỏng hơn, mất tính đàn hồi và giống như giấy nhăn. Trong trường hợp này, các khớp ngón tay và bàn chân bị ảnh hưởng.
Tổn thương hệ thần kinh (neuroborreliosis) được biểu hiện bằng viêm não mãn tính hoặc viêm não mãn tính. Ở giai đoạn này, bệnh giống như bệnh đa xơ cứng.
Chẩn đoán phòng thí nghiệm bệnh Lyme dựa trên việc phát hiện các kháng thể đặc hiệu trong huyết thanh của bệnh nhân.
Cơ sở để điều trị bệnh Lyme là liệu pháp kháng sinh. Trị liệu càng sớm được bắt đầu, nó càng thành công. Các kháng sinh chính được sử dụng trong điều trị: amoxicillin, doxycycline, cefotaxime, ceftriaxone.
Ngoài liệu pháp etiotropic, các loại điều trị khác cũng được sử dụng, bao gồm các thủ tục vật lý trị liệu.
Phòng ngừa bệnh Lyme bao gồm việc sử dụng quần áo hợp lý mà qua đó bọ ve không thể xâm nhập. Trong trường hợp phát hiện ra một con ve hút, sau khi loại bỏ nó, nên sử dụng liệu pháp kháng sinh phòng ngừa: doxycycline, amoxicillin.
Ve cũng có thể là người mang mầm bệnh như viêm não do ve. Nhiễm trùng xảy ra với vết cắn của ve, một con đường lây nhiễm thô sơ cũng có thể xảy ra với việc sử dụng sữa tươi (chưa đun sôi) từ dê bị nhiễm bệnh.
Thời gian ủ bệnh của bệnh là từ 1 đến 26 ngày. Thông thường, viêm não do ve gây ra bắt đầu bằng ớn lạnh, đau đầu, chủ yếu ở phần trước, có thể bị nôn mửa, giảm cảm giác thèm ăn, chóng mặt và mất ngủ.
Cơn sốt kéo dài 3-5 ngày. Vào ngày thứ 4 đến thứ 5 của bệnh, sự tuyệt chủng của các triệu chứng của bệnh được ghi nhận. Sau 5-15 ngày của giai đoạn được gọi là Thời kỳ liên sinh, nhiệt độ tăng trở lại 39 3940, cơn đau đầu dữ dội xuất hiện với buồn nôn, nôn, triệu chứng màng não: cứng cổ, sợ ánh sáng nghiêm trọng.
Trong khoảng 1/3 số bệnh nhân, sóng sốt đầu tiên không có và hiện tượng viêm màng não phát triển vào ngày thứ 4 đến thứ 6 của bệnh. Trong trường hợp nghiêm trọng của bệnh, mê sảng, ảo giác, kích động tâm thần được ghi nhận, động kinh có thể phát triển.
Xác nhận chẩn đoán trong phòng thí nghiệm là sự gia tăng về hiệu giá của kháng thể đối với virus viêm não do ve gây ra. Chẩn đoán là tăng hiệu giá kháng thể lên 4 lần.
Điều trị bệnh nhân được thực hiện trong bệnh viện: sử dụng immunoglobulin miễn dịch chống ve, hiệu quả hơn khi sử dụng sớm; chế phẩm interferon hoặc gây cảm ứng interferon với tác dụng chống vi rút.
Liệu pháp gây bệnh bao gồm các biện pháp nhằm giảm nhiễm độc: giới thiệu chất lỏng, muối kali, chế phẩm vitamin. Ứng dụng cho mất nước của lasix, diacarb, với viêm não, dexamethasone đã được hiển thị.
Tiêm vắc-xin bao gồm tiêm vắc-xin cho các quần thể có nguy cơ tuyệt chủng và dân số sống trong các ổ bệnh viêm não bẩm sinh rất tích cực. Có lẽ việc sử dụng immunoglobulin chống mite, cũng như remantadine.
Bài báo nói rằng bọ ve cắn trên lãnh thổ Crimea xảy ra vào tháng Tư-tháng Sáu! Hóa ra bạn không cần phải sợ trước đó. Tôi về cơ bản không đồng ý với điều này. Con tôi đã bị cắn bởi một con bọ vào đầu tháng ba. Nó đã xảy ra trong một khu rừng gần Partenit. Và tôi đã phải trích xuất nó ở Alushta và kiểm tra virus trong Simferopol. Crimea chưa sẵn sàng để chiến đấu với bọ ve. Tuy nhiên, bài báo đã rất sợ tất cả các bệnh này. Nhưng trên thực tế, nhà sinh vật học kiểm tra ve nói rằng ở Crimea, ve không gây hại cũng không nguy hiểm trong hầu hết các trường hợp.