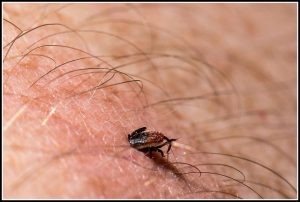
Sveiki visiem! Es atceros, kā bērnībā mēs viens otru biedējām ar ērcēm un infekcijām, kuras viņi varēja pārnēsāt.
Bet pirms pāris mēnešiem es biju liecinieks pilnīgi komiskam stāstam. Vecmāmiņai Anfisa Petrovnai ogu novākšanas laikā iekodusi ērce.
Sākumā viņi domāja, ka tas ir labi, bet pēc kāda laika viņai tika diagnosticēta Laimas slimība. Jokiem nebija laika. Tagad es jums sīki pastāstīšu par Laima slimību - kāda tā ir un kādos gadījumos pastāv risks tās noķert. Šāda informācija jāizpēta ļoti uzmanīgi.
Raksta saturs:
Laima slimība - “neredzamas” slimības pazīmes un simptomi
Vasarā - pikniku un pastaigu laiks dabā - palielinās Laima slimības risks
Slimību pārnēsā ixodid ērces, un saskaņā ar ikgadējo statistiku Laimas slimības biežums ir pieaudzis 25 reizes, salīdzinot ar 1982. gadu.
Laima slimību, ko dažreiz sauc par “neredzamu” slimību, diagnosticē ar simptomiem, ieskaitot, bet ne tikai, raksturīgāko slimības simptomu - migrējošo gredzenveida eritēmu - šīs slimības patognomoniskos ādas izsitumus.
Stāsts
1975. gadā bērnu un pieaugušo grupa no Laimas Konektikutas štatā, ASV, parādīja līdzīgus netipiskus artrīta simptomus. Līdz 1977. gadam tika diagnosticēts 51 Laima artrīta vai Laima artrīta, kā tolaik dēvēja par slimību, gadījumi. Slimības etioloģija tika uzskatīta par infekciozu un bija saistīta ar ixodid ērces Ixodes scapularis kodumiem.
1982. gadā Willy Burgdorfer (Willy Burgdorfer) identificēja šīs infekcijas slimības izraisītāju - tā izrādījās Borrelia no spirochete ģimenes, kas nosaukta zinātnieka Borrelia burgdorferi vārdā.
Ar Borrelia burgdorferi inficētās ērces koduma laikā patogēns nonāk cilvēka asinsritē. Borelija korķviļķu formas forma ļauj to nostiprināt un iestrādāt dažādos ķermeņa audos, kas ir boreliozes cēlonis vairāku orgānu un multisistēmu bojājumiem.
Ir noteikts, ka ir 5 galvenie Borrelia burgdorferi serotipi, ar vairāk nekā 100 dažādiem celmiem Amerikas Savienotajās Valstīs un vairāk nekā 300 visā pasaulē. Daudziem no viņiem ir izturība pret virkni antibakteriālu zāļu.
Boreliozes seroloģiskā diagnoze ir kļuvusi pieejama kopš 1984. gada. Vairāk nekā 10 gadus vēlāk, 1997. gadā.- parādījās pirmā vakcīna pret Laima slimību, bet pēc 4 gadiem ražotāji vakcīnu izņēma no tirgus.
Transmisijas ceļš
Tā kā daudzi Laima slimības pacienti nepiemin ērces koduma faktu, daži eksperti uzskata, ka Borrelia var pārnēsāt citi kukaiņi - odi, zirnekļi, blusas un kašķis.
Laima slimība, kas iegūta grūtniecības laikā, var izraisīt transplacentāru infekciju un iespējamu augļa nāvi vai nedzīvi dzimušu bērnu. Tomēr nebija gadījumu, kad infekcijas slimība negatīvi ietekmētu augli, kad grūtnieces ievēroja noteikto antibakteriālo terapiju.
Nav arī datu par infekcijas gadījumiem caur mātes pienu. Tika iegūti dati par Borrelia spēju saglabāt dzīvotspēju konservētos ziedotās asinīs, un tāpēc cilvēkiem ar Laima slimību nav ieteicams ziedot asinis.
Neskatoties uz Laima slimības esamību suņiem un kaķiem, nav pierādījumu par tiešu saimnieku inficēšanās iespēju no viņu mājdzīvniekiem. Visbiežākā Laimas slimības diagnoze balstās uz patognomoniskiem simptomiem un informāciju par iespējamo saskari ar ērcēm.
Klīniskie simptomi un diagnostika
Tāpat kā citu infekcijas slimību gadījumā, arī Laima slimības gadījumā sagaidāms, ka serodiagnoze slimības pirmajās nedēļās sniegs negatīvus rezultātus. Dažas nedēļas pēc inficēšanās ar enzīmu saistītu imūnsorbcijas testu (ELISA) var noteikt antivielas pret B. burgdorferi.
Pozitīvas ELISA gadījumā diagnozes apstiprināšanai izmanto Western blot testu. Šo laboratorisko izmeklējumu specifika un uzticamība ir atkarīga no slimības stadijas.
Ērces koduma vietā parasti parādās mazas hiperēmijas papulas. Šādas papulas ir normāla reakcija uz ērces kodumu, nevis specifisks Laimas slimības simptoms.
Tomēr nākamajās dienās hiperēmijas apgabals var palielināties, veidojoties Laima slimības patognomoniskai izsitumiem uz ādas gredzenveida migrējošas eritēmas formā - ar ārēju spilgti sarkanu gredzenu, kas apņem nemainītas krāsas ādas laukumu. Izsitumi pēc izskata atgādina mērķi.
Tomēr daudziem pacientiem ādas izsitumu raksturam nav izteikta patognomoniska rakstura, dažiem pacientiem izsitumu elementi rodas vairākos ādas apgabalos. Gripai līdzīgi simptomi, piemēram, drudzis, drebuļi, letarģija, visa ķermeņa sāpes un galvassāpes, var pavadīt ādas simptomus.
Dažu nedēļu, mēnešu vai pat gadu laikā pēc inficēšanās pacientiem var attīstīties meningīts, īslaicīga sejas puses paralīze (Bellas paralīze), ekstremitāšu vājums un dažādas traucētas motoriskās funkcijas.
Dažas nedēļas pēc slimības daudziem pacientiem rodas mazāk raksturīgi simptomi, piemēram:
- sirds patoloģijas - aritmijas, kas parasti ilgst ne vairāk kā dažas dienas vai nedēļas;
- konjunktivīts vai episisklerīts;
- hepatīts;
- smags vājums.
Klīniskā mīmika
Migrējošas gredzenveida eritēmas, kas ir Laimonijas slimības patognomonisks, nav vairāk nekā pusei pacientu, un mazāk nekā puse pacientu ziņo par ērces kodumu.Saskaņā ar dažiem ziņojumiem šī pacientu daļa var būt ne vairāk kā 15%.
Tajā pašā laikā daudzi pacienti izskatās pilnīgi veseli, serodiagnozes laikā viņi neatklāj antivielas pret patogēnu. Tāpēc Laima slimību bieži sauc par “neredzamu” slimību.
Ārstēšana
Agrīna antibiotiku terapijas lietošana, kā likums, noved pie ātras un pilnīgas pacientu atveseļošanās. Lielākā daļa pacientu, kas ārstēti vēlākajās slimības stadijās, labi reaģē arī uz notiekošo antibiotiku terapiju, lai gan viņi ilgstoši var saglabāt nervu sistēmas un locītavu simptomus.
10–20% pacientu tādi simptomi kā vājums, muskuļu sāpes, disomnija un garīgi traucējumi saglabājas pat pēc pilnīgas antibiotiku terapijas kursa pabeigšanas.
Saskaņā ar ASV Mayo klīnikas ieteikumiem perorāla antibiotiku terapija ir standarta ārstēšana Laima slimības gadījumā slimības agrīnajā stadijā. Pieaugušajiem un bērniem, kas vecāki par 8 gadiem, ieteicams lietot doksiciklīnu, maziem bērniem, grūtniecēm un sievietēm, kas baro bērnu ar krūti, viņi lieto amoksicilīnu vai cefuroksīmu.
Ja infekcijas procesā ir iesaistīta centrālā nervu sistēma, ieteicams parenterāli ievadīt antibiotikas. Šī terapija ir efektīva infekcijas izraisītāja izvadīšanas no organisma metode, lai gan tas var aizņemt kādu laiku, lai pilnībā novērstu slimības simptomus.
Ja nav vakcīnas pret Laima slimību, borreliozes profilakse ietver īpašu repelentu lietošanu un tūlītēju ērču noņemšanu, kad tie tiek atklāti.
Laima slimība
Laima slimība (ērču borelioze) ir infekcijas slimība, kas rodas ar ērču kodumiem. Slimību raksturo intoksikācijas simptomi un tipiski izsitumi uz ādas, ko sauc par migrēnas eritēmu.
Notikuma cēloņi
Laima slimību izraisa Borrelia ģints baktērijas. Cilvēks inficējas caur inficētu ixodid ērču kodumu. Ar ixodid ērces siekalām patogēns nonāk cilvēka ķermenī.
Sākot no ieviešanas vietas, patogēns iekļūst ar asiņu un limfas plūsmu iekšējos orgānos, limfas veidojumos un locītavās. Nāves brīdī Borrelija izdala endotoksīnu, kas izraisa vairākas imūnpatoloģiskas reakcijas.
Slimības simptomi
Parasti no inficēšanās līdz pirmajām izpausmēm paiet 1-2 nedēļas. Pirmie slimības simptomi nav specifiski: drudzis, galvassāpes, drebuļi, muskuļu sāpes, vājums.
Raksturīga iezīme ir stīvi kakla muskuļi. Ērces koduma vietā veidojas gredzenveida apsārtums (migrējoša gredzenveida eritēma). Pirmajās 1–7 dienās parādās makula vai papula, pēc tam dažu dienu vai nedēļu laikā eritēma izplešas visos virzienos.
Apsārtuma mala ir intensīvi sarkana, nedaudz paceļas virs ādas gredzena formā, apsārtuma centrā ir nedaudz bālāka. Eritēma ir apaļa forma, ar diametru 10–20 cm (līdz 60 cm), biežāk lokalizēta uz kājām, retāk - muguras lejasdaļā, vēderā, kaklā, aksilārā, cirkšņa apvidū.
Akūtā periodā var parādīties mīksto galvas smadzeņu bojājumu simptomi (slikta dūša, galvassāpes, bieža vemšana, fotofobija, hiperestēzija, meningeāla simptomi). Bieži tiek atzīmētas muskuļu un locītavu sāpes. Pēc 1-3 mēnešiem var sākties II stadija, kurai raksturīgi neiroloģiski, sirds simptomi.
Sistēmiskai ērču boreliozei ir raksturīga meningīta kombinācija ar galvaskausa nerva neirītu, radikuloneurītu. Visizplatītākais sirds simptoms ir atrioventrikulārā blokāde, ir iespējama miokardīta, perikardīta attīstība.
Parādās elpas trūkums, sirdsklauves, sašaurinātas sāpes krūtīs. III stadija veidojas reti (pēc 0,5–2 gadiem), un to raksturo locītavu bojājumi (hronisks Laima artrīts), āda (atrofisks akrodermatīts) un hronisks neiroloģisks sindroms.
Diagnostika
Diagnoze tiek veikta, pamatojoties uz epidemioloģisko vēsturi (meža apmeklēšana, ērces kodums), ņemot vērā klīnisko ainu (migrējoša gredzenveida eritēma). Asins analīzē - leikocitoze, palielināts ESR. Bioķīmiskā analīze bieži atklāj AsAT (aspartāta aminotransferāzes) aktivitātes palielināšanos. Lai apstiprinātu diagnozi, tiek veikti seroloģiski pētījumi (RNIF, ELISA, PCR).
Dažos gadījumos pacientiem ar sifilisu, infekciozo mononukleozi, reimatiskām slimībām un recidivējošu drudzi ir iespējamas kļūdaini pozitīvas seroloģiskas reakcijas.
Šajā gadījumā ārstiem jāparedz šādi apstākļi un jāveic kompetenta diferenciāldiagnoze, lai asins analīzē izslēgtu citas patoloģijas, kas dod līdzīgus simptomus un laboratoriskos parametrus.
Slimības veidi
Pastāv latentas un acīmredzamas slimības formas. Slimības gaitā izšķir akūtu, subakūtu, hronisku borreliozi.
Pēc smaguma pakāpes: smaga, mērena, viegla. Atkarībā no infekcijas pazīmēm, Laima slimība var būt seronegatīva un seropozitīva.
Saskaņā ar klīnisko gaitu Laima slimība attīstās trīs posmos:
- Pirmais posms ir vietējas infekcijas stadija (notiek eritēmas un ne eritēmas formā).
- Otrais posms ir izplatīšanas posms. Tas notiek febrilā, neirotiskā, meningeālā, sirds un jauktā formā.
- Trešais posms ir noturības posms. Kursa varianti: hronisks Laima artrīts, atrofisks akrodermatīts un citas slimības formas.
Pacienta darbības. Ja ērces koduma vietā tiek atklāts apaļas formas apsārtums, nekavējoties jākonsultējas ar ārstu un jāsāk ārstēšana.
Ārstēšana
Laima slimības ārstēšanai tiek izmantotas antibakteriālas zāles (tetraciklīns, doksiciklīns, amoksicilīns). Ja pacientiem ir nervu sistēmas, locītavu un sirds bojājumi, viņiem nevar izrakstīt tetraciklīna grupas zāles, jo tas var izraisīt komplikācijas un / vai recidīvus pēc terapijas kursa. Šādos gadījumos parasti lieto penicilīnu vai ceftriaksonu.
Ar Laima artrītu tiek izmantoti nesteroīdie pretiekaisuma līdzekļi (indometacīns, diklofenaks, piroksikāms, meloksikāms, ibuprofēns, ketoprofēns), pretsāpju līdzekļi, fizioterapija.
Lai mazinātu alerģiskos simptomus, tiek izmantota desensibilizējoša terapija. Atveseļošanās periodā pacientiem parasti izraksta adaptogēnus, atjaunojošus līdzekļus, A, B un C grupas vitamīnus.
Laima slimības ārstēšanā svarīga ir arī patoģenētiskā terapija, kas ir atkarīga no slimības klīniskajām izpausmēm un ārstēšanas smaguma pakāpes. Piemēram, ar paaugstinātu drudzi un smagu ķermeņa intoksikāciju pacientam tiek izrakstītas detoksikācijas zāles.
Ja Laima slimību papildina meningīts, tiek parakstītas dehidratācijas zāles. Fizioterapeitiskā ārstēšana ir ieteicama galvaskausa un / vai perifēro nervu bojājumu, neirīta, artrīta un artralģijas gadījumos.
Ja ir sirdsdarbības pārkāpums, tiek noteikti panangin vai aspartāma preparāti. Autoimūnu traucējumu klātbūtnē delagils tiek parakstīts kombinācijā ar nesteroīdiem pretiekaisuma līdzekļiem.
Laima slimības prognoze parasti ir labvēlīga savlaicīgas un adekvātas terapijas gadījumā. Ja ārstēšanu sāk vēlu, tad palielinās patoloģijas progresēšanas varbūtība un pāreja uz recidivējošu un hronisku gaitu.
Pastāvīgas atlikušās sekas Laima slimības gadījumā samazina pacienta spēju strādāt un dažos gadījumos pat var izraisīt invaliditāti.
Pēc tik dinamiskas novērošanas ārstu ekspertu grupa izdara attiecīgu secinājumu par pacienta veselības stāvokli, infekcijas procesa neesamību vai hroniskumu.
Komplikācijas
Laima slimību var papildināt ar šādām komplikācijām:
- Smadzeņu komplikācijas. Visnopietnākās komplikācijas rodas, ja patoloģiskais process izplatās centrālajā nervu sistēmā. Ir smadzeņu iekaisums, dažreiz galvaskausa vai perifēro nervu bojājumi.
- Sirds komplikācijas. Cieš sirds muskulis, var rasties endokardīts un perikardīts.
- Komplikācijas locītavās pēc Laima slimības. Dažos gadījumos Laima slimība iekaisusi locītavās.
Profilakse
Aizsargapģērba, īpašu ķīmisku vielu lietošana ārpus telpām. Pēc jododīdu ērču iespējamās lokalizācijas vietu apmeklēšanas ir nepieciešams rūpīgi izpētīt visu ķermeņa virsmu.
Kas ir Laima slimība
Ērču pārnēsāta Laima borelioze (sinonīmi: Laima slimība, Laima borelioze, Ixode ērču pārnēsātā borelioze.) Pašlaik Laima slimība (BL) (Laima slimība - angļu valodā, La maladie de Lyme - Franču, Die Lyme-Krankheit - vācu) tiek uzskatīta par dabisku fokālu, infekciozu, polisistēmisku slimību ar sarežģītu patoģenēzi, ieskaitot imūnsistēmas izraisītu reakciju kompleksu.
1981. gadā tika noteikta šo izpausmju spirochetal etioloģija, pēc kuras jau varēja runāt par slimību kā nosoloģisku formu ar dažādām klīniskām izpausmēm.
Vēl pavisam nesen tika uzskatīts, ka Laimas slimības izraisītājs ir viena vienīga Borrelia - Borrelia burgdoiferi. Tomēr dažas atšķirības starp dažādu dabisko perēkliņu boreliju izolātiem olbaltumvielu sastāvā sākotnēji liek domāt, ka Laima borrelioze ir etioloģiski neviendabīga.
Pašlaik ir izolētas vairāk nekā 10 genomu grupas, kas pieder pie kompleksa Borrelia burgdorferi sensu lato, kuras ir nevienmērīgi sadalītas visā pasaulē.
B-japonica, kas atrodama Japānā, acīmredzot nav patogēna cilvēkiem.
Jāatzīmē, ka līdz šim nav zināms arī VS116 grupas (B. valaisiana) patogēns potenciāls. Pēdējo gadu pētījumu un klīnisko novērojumu rezultāti liecina, ka pacienta orgānu bojājumu raksturs var būt atkarīgs no borelijas veida.
Tātad tika iegūti dati par saistību starp B. garinii un neiroloģiskām izpausmēm, B. burgdorferi s. s. un Laima artrīts, B. afielii un hronisks atrofisks dermatīts.
Tādēļ novērotās Laima slimības klīniskā attēla atšķirības dažādos šīs infekcijas nosoareālajos punktos var būt balstītas uz B. burgdorferi sensu lato kompleksa ģenētisko neviendabīgumu.
Ņemot vērā visus šos faktus, tagad ar terminu "Laima slimība" parasti tiek domāta vesela etioloģiski neatkarīgas iksodiskas ērču pārnēsātas boreliozes grupa.
Patoģenēze (notiekošais) slimības laikā
Zināšanu uzkrāšanas posmā par borreliozi, ņemot vērā epidemioloģijas vispārīgumu, patoģenēzes un klīnisko izpausmju līdzību, ir diezgan pieņemami apvienot tās ar vispārējo nosaukumu “ērču pārnēsāta ērču pārnēsāta borrelioze” vai “Laima slimība”, veltot cieņu pirmajai ērču pārnēsātajai ērču pārnēsātajai iksodiskajai borreliozei.
Laima slimības dabiskie perēkļi galvenokārt aprobežojas ar mērenās klimatiskās zonas līmētajām ainavām. ASV galvenie nesēji ir ganību ērces fxodes scapularis (vecās sugas nosaukums /. Dammini), kurām ir mazāka nozīme. pacificus, tās nosoareālā Eirāzijas daļā - divas plaši izplatītas iksodīdu ērču sugas: taiga (/. persulcatus) un mežs (/. ricinus).
Ērču kāpuri bieži parazitē uz maziem grauzējiem, nimfām un seksuāli nobriedušiem indivīdiem - uz daudziem mugurkaulniekiem, galvenokārt meža dzīvniekiem. Zināma epidemioloģiskā loma pieder suņiem. Dabiska ērču infekcija ar boreliju endēmiskos perēkļos sasniedz 60%.
Ir pierādīta vairāku boreliju veidu simbiozes iespēja vienā ērcē. Vienlaicīga iksodīdu ērču inficēšanās ar ērču encefalīta un Laima slimības patogēniem nosaka šo divu infekciju konjugēto dabisko perēkļu esamību, kas rada priekšnoteikumus vienlaicīgai cilvēku inficēšanai un jauktas infekcijas attīstībai.
Cilvēka infekcija notiek pārnēsātāju pārnēsātā veidā. Slimības izraisītājs tiek inokulēts ar ērces kodumu ar tā siekalām. Nav izslēgts, bet arī nav pilnībā pierādīts, ka cits infekcijas veids, piemēram, barojošs (piemēram, ērču encefalīts).
Primārajām infekcijām raksturīga pavasara-vasaras sezonalitāte ērču aktivitātes perioda dēļ (no aprīļa līdz oktobrim). Inficēšanās notiek vizītes laikā mežā, daudzās pilsētās - meža parkos pilsētas robežās. Saslimstības līmeņa ziņā šī infekcija ieņem vienu no pirmajām vietām starp visām dabiskajām fokālās zoonozes mūsu valstī.
Kad inficējas, ērces sūkšanas vietā parasti attīstās iekaisuma-alerģisko izmaiņu komplekss ādā, kas izpaužas kā īpaša Laimas slimībai raksturīga eritēma.
Patogēna vietējā noturība noteiktā laika posmā nosaka klīnisko ainu - relatīvi apmierinošu veselības stāvokli, vieglu vispārējas intoksikācijas sindromu, citu Laima slimībai raksturīgo izpausmju neesamību un imūnās atbildes kavēšanos.
Kad patogēns nonāk dažādos orgānos un audos, notiek aktīvs imūnsistēmas kairinājums, kas izraisa vispārēju un lokālu humorālo un šūnu hiperimūno reakciju.
Šajā slimības stadijā, reaģējot uz 41 kD flagella flagellar borrelia antigēna parādīšanos, rodas IgM antivielas un pēc tam IgG. Svarīgs imūngēns patoģenēzē ir virsmas proteīni Osp C, kas raksturīgi galvenokārt Eiropas celmiem.
Slimības progresēšanas gadījumā (neesamība vai nepietiekama ārstēšana) antivielu spektrs pret spirochete antigēniem (pret polipeptīdiem no 16 līdz 93 kD) paplašinās, kas noved pie ilgstošas IgM un IgG veidošanās. Cirkulējošo imūno kompleksu skaits palielinās.
Skartajos audos var veidoties arī imūno kompleksi, kas aktivizē galvenos iekaisuma faktorus - leikotaktisko stimulu un fagocitozes veidošanos. Raksturīga iezīme ir limfoplasmisku infiltrātu klātbūtne, kas atrodami ādā, zemādas audos, limfmezglos, liesā, smadzenēs, perifērās ganglijās.
Šūnu imūnā atbilde veidojas slimības progresēšanas laikā, savukārt vislielākā mononukleāro šūnu reaktivitāte izpaužas mērķa audos. Palielina T-palīgu un T-nomācēju līmeni, asins limfocītu stimulācijas indeksu. Tika noteikts, ka imūnsistēmas šūnu komponenta izmaiņu pakāpe ir atkarīga no slimības gaitas smaguma pakāpes.
Vadošo lomu artrīta patoģenēzē spēlē liposacharīdi, kas veido boreliju, kas stimulē interleikīna-1 sekrēciju ar monocītu-makrofāgu sērijas šūnām, dažiem T-limfocītiem, B-limfocītiem utt.
Novēlota imūnreakcija, kas saistīta ar salīdzinoši vēlu un vieglu borelemiju, autoimūno reakciju attīstība un patogēna intracelulāras noturības iespēja ir daži no galvenajiem hroniskas infekcijas cēloņiem.
Simptomi
Laima slimības gaita ir sadalīta agrīnā un vēlīnā periodā. Agrīnā periodā izšķir vietējas infekcijas I pakāpi, kad patogēns nonāk ādā pēc ērces iesūkšanas, un II stadijā - borelijas izplatīšanās dažādos orgānos (ko raksturo plašs klīnisko izpausmju klāsts, kas rodas, spirohetiem izdaloties dažādos orgānos un audos).
Vēlo periodu (III stadija) nosaka infekcijas noturība jebkurā orgānā vai audā (atšķirībā no II stadijas, tas izpaužas kā dominējošs jebkura orgāna vai sistēmas bojājums). Dalījums stadijā ir diezgan patvaļīgs un attiecas tikai uz slimību kopumā.
Pirmkārt, tas ir svarīgi slimības diagnosticēšanā, otrkārt, klīniskajam attēlam ir savas īpašības atkarībā no eritēmas klātbūtnes vai neesamības ērces koduma vietā, un, visbeidzot, tas parāda makro- un mikroorganismu attiecību īpatnības.
Patogēna izplatīšanās stadijā, kurai raksturīgs klīnisko izpausmju polimorfisms, joprojām ir iespējams noteikt dominējošo simptomu grupu, kas nosaka klīniskā kursa variantu: febrila, neirotiska, meningeāla, sirds, jaukta.
Kursa identificēšana un klīniskā sindroma smagums palīdz noteikt patoloģiskā procesa smagumu: vieglas, vidēji smagas, smagas un ārkārtīgi smagas (reti) formas.
Slimība parasti sākas subakūts ar sāpīguma, niezes, pietūkuma un apsārtuma parādīšanos uzliesmojuma sūkšanas vietā. Pacienti sūdzas par mērenām galvassāpēm, vispārēju vājumu, savārgumu, sliktu dūšu, sašaurināšanos un pasliktinātu sajūtu uzliesmojuma koduma vietā.
Tajā pašā laikā parādās raksturīga ādas eritēma (līdz 70% pacientu).Ķermeņa temperatūra paaugstinās biežāk līdz 38 ° C, dažreiz to papildina drebuļi. Febrilais periods ilgst 2–7 dienas, pēc ķermeņa temperatūras pazemināšanās dažreiz vairākas dienas tiek novērota subfebrīla temperatūra.
Migrējošā eritēma - galvenais slimības klīniskais marķieris - pēc 3-32 dienām (vidēji 7) parādās sarkanas makulas vai papulas veidā ērces koduma vietā.
Apsārtuma laukums ap koduma vietu paplašinās, norobežojot no neskartās ādas ar spilgti sarkanu apmali; bojājuma centrā izmaiņu intensitāte nav tik izteikta. Eritēmas lielums var būt no dažiem centimetriem līdz desmitiem (3-70 cm), tomēr slimības smagums nav saistīts ar to lielumu.
sākotnējā bojājuma vietā dažreiz tiek novērota intensīva eritēma, parādās pūslīši un nekroze (primārā ietekme). Krāsu intensitāte, izplatoties ādas bojājumiem, ir vienāda visā; ārējā malā var parādīties vairāki sarkani gredzeni, kuru centrālā daļa laika gaitā izbalē. Bijušās eritēmas vietā bieži palielināta pigmentācija un ādas lobīšanās.
Dažiem pacientiem slimības izpausmes aprobežojas ar ādas bojājumiem ērces koduma vietā un ar viegliem vispārējiem simptomiem, dažiem pacientiem acīmredzot hematogēna un limfogēna borelija var izplatīties uz citām ādas vietām, rodas sekundārā eritēma, bet atšķirībā no galvenās, primāras ietekmes nav.
Var parādīties citi ādas simptomi: izsitumi uz sejas, nātrene, pārejoši punkcijas un mazi gredzenveida izsitumi, konjunktivīts.
Ģeneralizēta limfadenopātija, iekaisis kakls, sauss klepus, konjunktivīts, sēklinieku edēma ir retāk sastopami. Pirmie slimības simptomi parasti izzūd un dažu dienu (nedēļu) laikā pilnībā izzūd pat bez ārstēšanas.
II posms ir saistīts ar Borrelia izplatīšanos no primārā fokusa uz dažādiem orgāniem. Ar formām, kas nav eritēma, slimība bieži izpaužas ar izpausmēm, kas raksturīgas šai slimības stadijai, un tā ir smagāka nekā pacientiem ar eritēmu.
Pazīmes, kas norāda uz iespējamo menisko bojājumu, var parādīties agri, kad ādas eritēma joprojām saglabājas, taču šajā laikā tās parasti nepavada cerebrospinālā šķidruma iekaisuma pārmaiņu sindroms.
Šajā periodā ieteicams izdalīt serozā meningīta, meningoencefalīta sindromus un perifērās nervu sistēmas bojājuma sindromus: sensoro, galvenokārt algisko sindromu mialģijas, neiralģijas, plexalgia, radiculoalgni formā; amiotrofisks sindroms ierobežota segmentālā radikuloneurīta, izolēta sejas neirīta, mononeurīta, ērču iesūkšanas vietas dēļ, bieži sastopams poliradikuloneurīts (Bannwart sindroms), mielīts; dažreiz ir iespējams atšķirt perifērās nervu sistēmas bojājumu paralītisko sindromu, bet, kā likums, tas nav izolēts.
Dažu nedēļu laikā no inficēšanās brīža var parādīties sirds bojājuma pazīmes. Biežāk tas ir atrioventrikulārs bloks (1 vai II pakāpe, dažreiz pilnīgi), intraventrikulāri vadīšanas traucējumi, ritma traucējumi. Dažos gadījumos attīstās difūzāki sirds bojājumi, tai skaitā mioperikardīts, dilatēta miokardiopātija vai pankreatīts.
III stadijā laika posmā no vairākiem mēnešiem līdz vairākiem gadiem no slimības sākuma var parādīties Laima slimības vēlīnās izpausmes. Atkārtots lielu locītavu oligoartrīts ir raksturīgs, tomēr var tikt skartas mazās locītavas. Sinoviālā biopsija atklāj fibrīna nogulsnes, viltīgu hipertrofiju, asinsvadu proliferāciju un smagu plazmocītisko un limfocītisko infiltrāciju.
Leikocītu skaits sinoviālajā šķidrumā svārstās no 500 līdz 000 1 mm. Lielākā daļa no tām ir segmentētas. Bieži vien ir palielināts olbaltumvielu (no 3 līdz 8 g / l) un glikozes saturs.
Laima artrīts savā gaitā ir līdzīgs reaktīvajam artrītam. Laika gaitā locītavās tiek pamanītas hroniskam iekaisumam raksturīgās izmaiņas: osteoporoze, skrimšļa, kortikālās un marginālās usuras retināšana un zaudēšana, dažreiz deģeneratīvas izmaiņas: subartikulārā skleroze, osteofitoze.
Nervu sistēmas novēloti bojājumi izpaužas ar hronisku encefalomielītu, spastisku paraparēzi, ataksiju, izdzēstiem atmiņas traucējumiem, hronisku aksonālo radikulopātiju, demenci. Bieži vien ir polineuropatija ar radikulārām sāpēm vai distālo parestēziju.
Pacienti atzīmē galvassāpes, paaugstinātu nogurumu, dzirdes zudumu. Bērniem ir izaugsmes un seksuālās attīstības palēnināšanās. Ādas bojājumi III stadijā izpaužas kā parasts dermatīts, atrofisks akrodermatīts un sklerodermijai līdzīgas izmaiņas.
Laima borreliozes komplikācijas ir ļoti reti sastopamas un biežāk izpaužas kā atlikušas parādības.
Diagnostika
Laima slimības diagnoze ir sarežģīta, jo īpaši vēlīnā periodā izteikta klīniskā polimorfisma un biežas slimības tipisko izpausmju neesamības dēļ.
Borelijas kultūras no slima cilvēka ir grūti atšķirt. Lai apstiprinātu diagnozi, tiek plaši izmantotas seroloģiskās metodes. Mūsu valstī, lai noteiktu borēlijas antivielas, tiek izmantota netiešā imunofluorescences reakcija (n-RIF) un reakcija ar enzīmu marķētajām antivielām (ELISA).
Tomēr slimības gaitai ir seronegatīvi varianti. Bieži vien ar sifilisu tiek novēroti kļūdaini pozitīvi rezultāti. Par iespējamo infekciju var spriest pēc borēlijas noteikšanas nepieredzējušas ērces zarnu trakta preparātos, izmantojot tumšā lauka mikroskopiju.
Borreliju ietekmētajos orgānos un audos var noteikt, izmantojot elektronu mikroskopiju, īpašu sudraba krāsošanu un monoklonālas pretboreliozes antivielas. Daudzsološa ķēdes polimerizācijas (polimerāzes ķēdes reakcija - PCR) metode, kuras izmantošana ļauj apstiprināt diagnozi ar nelielu ķermeņa mikrobu daudzumu.
Diferenciāldiagnoze tiek veikta ar ērču encefalītu, serozo meningītu un meningoencefalītu, reaktīvo un reimatoīdo artrītu, akūtu reimatismu, neirītu, radikuloneurītu, sirds slimībām ar vadīšanas un ritma traucējumiem, miokardītu, dažādu etioloģiju dermatītu.
Ārstēšana
Laima slimības ārstēšana ietver terapeitisko pasākumu kopumu, kurā etiotropiskajai terapijai ir vadošā loma.Zāles tiek parakstītas perorāli vai parenterāli, atkarībā no klīniskā attēla un slimības perioda.
No perorālajiem preparātiem priekšroka dodama tetraciklīna grupas antibiotikām. Zāles tiek izrakstītas pirmajā slimības periodā eritēmas klātbūtnē ērču sūkšanas, drudža un vispārējas intoksikācijas simptomu vietā, ja nav pazīmju par nervu sistēmas, sirds, locītavu bojājumiem.
Jūs nevarat samazināt zāļu vienreizēju devu un samazināt zāļu lietošanas biežumu, jo, lai iegūtu terapeitisko efektu, pacienta ķermenī ir pastāvīgi jāuztur pietiekama bakteriostatiska antibiotikas koncentrācija.
Ja pacientiem parādās nervu sistēmas, sirds, locītavu bojājuma pazīmes (pacientiem ar akūtu un subakūtu gaitu), nav ieteicams izrakstīt tetraciklīna grupas zāles, jo dažiem pacientiem recidīvi notika pēc ārstēšanas kursa, vēlīnām komplikācijām, slimība ieguva hronisku gaitu.
Atklājot neiroloģiskus, sirds un locītavu bojājumus, parasti tiek izmantots penicilīns vai ceftriaksons. Pretstatā ieteicamajām penicilīna terapijas shēmām mēs norādījām zāļu vienreizēju devu, tās ievadīšanas biežumu un ārstēšanas kursa ilgumu.
Benzilpenicilīns (penicilīns G) tiek izrakstīts 500 tūkstoši vienību intramuskulāri 8 reizes dienā (ar intervālu stingri pēc 3 stundām). Kurss ilgst 14 dienas. Pacientiem ar meningīta klīniskajām pazīmēm (meningoencefalītu) vienreizēja penicilīna deva palielinās līdz 2-3 miljoniem vienību atkarībā no ķermeņa svara un samazinās līdz 500 tūkstošiem vienību pēc cerebrospināla šķidruma normalizēšanas.
Atkārtota penicilīna lietošana uztur nemainīgu baktericīda koncentrāciju asinīs un skartajos audos. Sifilisa ārstēšanā ir pārbaudīta un veiksmīgi izmantota līdzīga penicilīna terapijas shēma, kuras patoģenēze lielā mērā ir līdzīga Laima slimības patoģenēzē.
Tādējādi tiek atzīmēts līdzīgs centrālās nervu sistēmas agrīna bojājuma mehānisms šajās infekcijās, imunoloģisko procesu kopējās iezīmes un abu infekciju patogēnu līdzība.
Pašlaik visefektīvākais medikaments Laima slimības ārstēšanai ir ceftriaksons (longacefs, rocefīns), dienas devā 1-2 g., Kursa ilgums 14-21 diena.
Hroniskā gaitā ar izolētiem ādas bojājumiem pozitīvus rezultātus var iegūt, ārstējot tetraciklīna grupas antibiotikas.
Jauktas infekcijas gadījumos (Laima slimība un ērču encefalīts) kopā ar antibiotikām lieto ērču pārnēsātu gamma globulīnu.
Ar boreliju inficētas ērces koduma upuru profilaktisko ārstēšanu (ērces zarnas un hemolimfa saturu pārbauda ar tumšā lauka mikroskopiju) veic ar tetraciklīnu 0,5 g 4 reizes dienā 5 dienas.
Līdztekus antibiotiku terapijai tiek izmantota arī patoģenētiskā ārstēšana. Tas ir atkarīgs no klīniskajām izpausmēm un kursa smaguma.Tātad, ar paaugstinātu drudzi, smagu intoksikāciju, detoksikācijas šķīdumus ievada parenterāli, ar meningītu - dehidratācijas līdzekļiem, ar galvaskausa un perifēro nervu neirītu, artralģiju un artrītu - fizioterapeitisko ārstēšanu.
Pacientiem ar sirds bojājuma pazīmēm tiek izrakstīts panangīns vai asparts 0,5 g 3 reizes dienā, riboksīns 0,2 g 4 reizes dienā. Imūndeficīta noteikšanas gadījumos timalīnu ordinē 10-30 mg dienā 10-15 dienas.
Pacientiem ar autoimūno izpausmju pazīmēm, piemēram, bieži atkārtotu artrītu, delagilu ordinē 0,25 g reizi dienā kombinācijā ar nesteroīdiem pretiekaisuma līdzekļiem (indometacīns, metindols, brufēns utt.). Ārstēšanas kurss ir 1-2 mēneši.
Tie, kuri ir saslimuši, gada laikā tiek pakļauti dinamiskai medicīniskai novērošanai (infekcijas slimību speciālista, terapeita, neiropatologa pārbaude, ik pēc 3 mēnešiem iestudējot netiešu imūnsistēmas fluorescences reakciju), pēc kura tiek secināts, ka infekcija nav vai ir hroniska.
Profilakse
Laimas slimības specifiskā profilakse vēl nav izstrādāta. Nespecifiski profilakses pasākumi ir līdzīgi tiem, kas attiecas uz ērču encefalītu. Ļoti efektīvs infekcijas novēršanas veids ir ērču iesūkšanas novēršana (aizsargapģērba un atturēšanas līdzekļu lietošana).
Laima slimības simptomi un ārstēšana
Laima slimība ir pārnēsātāju izplatīta slimība, ko izraisa Borrelia ģints baktērijas. Par slimības izplatību ir grūti sniegt izsmeļošu atbildi. Laima slimību medicīnas literatūrā dēvē par “lielo mīmiku”.
Šis nosaukums ir saistīts ar faktu, ka slimību pavada simptomu polimorfisms, un pacienti vēršas pie dermatologa, neiropatologa, reimatologa un reti nonāk infekcijas slimību birojā.
Laima slimība tiek ziņota Eiropā, Ziemeļamerikā, Āzijā, Austrālijā. Krievijā un Ukrainā ir tendence pieaugt saslimstības līmenim. Cilvēkiem ir augsta jutība pret Borreliju. Tātad no Laima slimības cieta tādas slavenas personības kā Bens Stīlers, Kristijs Turlingtons, Ričards Gere, Avrila Lavigne, Ešlija Olsena.
Iemesli
Slimības izraisītājs ir Borrelia ģints baktērijas (B.burgdorferi, B. afzelii, garinii), kas pieder pie Spirochaetaceae ģimenes. Iksodīdas ērces (I.ricinus, I.pacificus, I.damini) ir Borrelia nesējs.
Inficēta ērce ir infekcioza jebkurā tās dzīves cikla posmā: kāpura, nimfa vai seksuāli nobrieduša indivīda stadijā.
Laima slimības biežuma palielināšanās tiek atzīmēta pavasara-rudens periodā, kas, protams, ir saistīta ar ērču augsto aktivitāti šajā sezonā. Iksodīdu ērces dzīvo mežos, meža parka pilsētās.
Simptomi
Inkubācijas periods ir vidēji viena līdz divas nedēļas, bet var palielināties pat līdz gadam. Laima slimības klīniskajā attēlā ir ierasts izdalīt trīs posmus. Bet ir vērts atzīmēt, ka ne visos gadījumos inficētā persona attīstās visos trīs posmos. Tātad, dažiem pacientiem slimība beidzas pirmajā posmā, citiem tā kļūst izteikta tikai trešajā posmā.
Pirmās pakāpes simptomi. Ērces koduma vietā parādās papula (mezgliņš).Pakāpeniski apsārtuma zona paplašinās pa perifēriju. Eritēmas malas ir intensīvi sarkanas, nedaudz paceļas virs ādas. Eritēmas centrā āda ir bālāka.
Eritēmas lielums diametrā ir 10-50 cm.Bieži vien eritēma tiek lokalizēta apakšējās ekstremitātēs, vēderā, muguras lejasdaļā, kaklā, aksilārajā reģionā un cirkšņā. Āda eritēmas zonā ir siltāka, salīdzinot ar veselām ādas vietām. Dažreiz nieze, dedzināšana kodumā. Traips saglabājas vairākas dienas, pēc tam pakāpeniski kļūst bāls, atstājot pigmentāciju un lobīšanos.
Dažiem pacientiem parādās labdabīga limfocitoma - vidēji sāpīgs sarkans zīmogs uz pietūkušas ādas. Visbiežāk limfocitoma tiek lokalizēta ausu ļipiņu, sprauslu, sejas, dzimumorgānu rajonā.
Borelija no primārās bojājuma vietas izplatās caur limfvadiem uz reģionālajiem limfmezgliem. Tātad, var novērot limfadenopātiju. Turklāt inficēta persona var sūdzēties par vājumu, muskuļu un galvassāpēm, drudzi.
Otrās pakāpes simptomi. Borrelija izplatās orgānos un audos. Tātad, sekundārā eritēma, rožu vai papulāri izsitumi, uz ādas var veidoties jaunas limfocitomas.
Infekciozā procesa vispārināšanu papildina galvassāpes, muskuļu sāpes, slikta dūša (retāk vemšana), dažos gadījumos temperatūras paaugstināšanās.
Šim posmam raksturīgi šādi sindromi:
- Meningeāls;
- Neiroloģiski
- Kardioloģiskā.
Biežāk otrā posma pazīmes rodas ceturtajā vai piektajā nedēļā un saglabājas vairākus mēnešus.
Meningeālais sindroms ir serozā meningīta sekas. Šim stāvoklim raksturīgs drudzis, stipras galvassāpes, sāpes, skatoties uz augšu, vemšana, kas nedod atvieglojumu, jutība pret gaismu, skaņas stimuli.
Tiek reģistrēts stīvs kakls un citas tipiskas meningeālās pazīmes. Personai var attīstīties arī encefalīts vai encefalomielīts, kas rodas ar paraparēzi vai tetraparēzi. Iespējamais galvaskausa nervu neirīts, biežāk dzirdes un oculomotor.
Pacientiem var rasties miega traucējumi, emocionāla labilitāte, trauksme un īslaicīgi redzes un dzirdes traucējumi.
Laima slimību raksturo Bannavarta limfocītiskais meningoradikuloneurīts, ko raksturo cervicothoracic radikulīta attīstība, meningīts ar limfocītisko pleocitozi.
Sirds sindroms bieži veidojas slimības piektajā nedēļā un izpaužas kā atrioventrikulārās vadīšanas pārkāpums, palēnināta vai pieaugoša sirdsdarbība, miokardīta vai perikardīta pazīmes. Ir vērts atzīmēt, ka sirds bojājumi ir retāk sastopami nekā nervu sistēma. Turklāt var novērot konjunktivītu, irītu, tonsilītu, faringītu, bronhītu, hepatītu, splenītu.
Trešā posma simptomi. Šī posma simptomi rodas diezgan vēlu: pēc dažiem mēnešiem un dažreiz gadus pēc inficēšanās. Raksturīgākie locītavu (60% pacientu), ādas, sirds un nervu sistēmas bojājumi.
Laima slimības gadījumā tiek skartas galvenokārt lielās locītavas (ulnar, ceļgala). Skartās locītavas ir pietūkušas un sāpīgas, pastāv kustību ierobežojums.Ir raksturīga locītavu bojājuma simetrija, procesam ir recidivējošs raksturs. Ilgstošs iekaisuma process locītavās un skrimšļos noved pie destruktīvām izmaiņām tajās.
Hroniski neiroloģiski bojājumi rodas šādi:
- Encefalīts
- Polineuropatija;
- Demence
- Ataksija
- Atmiņas traucējumi.
Ādas izpausmēm raksturīga akrodermatīta attīstība. Šī ir ādas atrofija ar lokālu hiperpigmentāciju, bieži process tiek lokalizēts uz ekstremitātēm.
Diagnostika
Laima slimības diagnoze tiek veikta, ņemot vērā datus par epidēmijas vēsturi (apmeklējot mežu, ērču kodumu), kā arī klīnisko ainu. Ir vērts atzīmēt, ka daudzi cilvēki vienā reizē pat nepamana ērces kodumu.
Izmantojot PCR, laboratorijas palīgi var noteikt Borelijas DNS ādas, cerebrospinālā un sinoviālā šķidruma un asiņu biopsijā. PCR ļauj izvairīties no kļūdainiem rezultātiem.
Ārstēšana
Ārstējot pacientus ar Laima slimību, tiek izmantota etiotropiskā un patoģenētiskā terapija. Ir svarīgi ņemt vērā arī slimības stadiju.
Etiotropisko ārstēšanu veic, izmantojot dažādas antibiotikas. Tātad, pirmajā slimības stadijā, eritēmas klātbūtnē un bez iekšējo orgānu bojājumiem, perorāli tiek izrakstīti tetraciklīni, aminopenicilīni. Antibakteriālā terapija, kas uzsākta slimības pirmajā posmā, novērsīs Laima slimības tālāku progresēšanu.
Patoģenētiskās terapijas pamatā ir esošie vienlaicīgi iekšējo orgānu bojājumi. Tātad, ar sirds bojājumiem, ar traucējumiem, kurus nevar novērst, lietojot antibiotikas, tiek izrakstīts ilgstošs meningīts, meningoencefalīts, kortikosteroīdi.
Ar artrītu kortikosteroīdi tiek izrakstīti ne tikai intramuskulāri vai perorāli, bet arī intraartikulāri. Ar monoartrītu un zāļu ārstēšanas ietekmes neesamību tiek norādīta sinovektomija.
Ar paaugstinātu drudzi, smagu intoksikāciju, detoksikācijas līdzekļus ievada parenterāli.
Profilakse
Apmeklējot meža teritoriju (parka zonu), vispārējā profilakse ir repelentu lietošana, valkājot drēbes, kas pēc iespējas pārklāj ķermeni. Ērces koduma gadījumā jums nekavējoties jāsazinās ar klīniku, kur tas tiks noņemts pareizi, viņi pārbaudīs sakodiena vietu un veiks turpmāku jūsu veselības stāvokļa uzraudzību.
Ja cilvēks bieži atrodas savā vasarnīcā, nebūs nepatīkami veikt akaricīdus pasākumus. Pēc pastaigas ar suni jums rūpīgi jāpārbauda, vai mājdzīvniekam nav ērces uz ķermeņa.
Pēc ērces koduma endēmiskajā reģionā kā ārkārtas profilaksi tiek izrakstītas ilgstošas darbības antibiotikas (piemēram, bicilīns-5 vienu reizi intramuskulāri ar devu 1500 tūkstoši vienību).
LYME: pirmās pazīmes, ārstēšana, prognoze un sekas
Laima slimība (ērču borelioze) ir infekcioza, dabiski fokusa vektora pārnēsāta slimība, ko izraisa spirochetes un ko pārnēsā ērces, un tai ir tendence uz recidīvu un hronisku gaitu, un tā galvenokārt ietekmē ādu, nervu sistēmu, sirdi un muskuļu un skeleta sistēmu.
Patoloģiskā procesa rezervuārs un avots ir daudzas mājas un savvaļas putnu un mugurkaulnieku sugas (grauzēji, aļņi, baltādainie brieži uc). Ērču barotavas ir vairāk nekā divsimt savvaļas dzīvnieku sugu.
Laima slimības pārnešanas galvenais mehānisms ir transmisija (caur asinīm). Retos gadījumos patogēni nonāk organismā, patērējot svaigu pienu (kazu), ar siekalām caur ērču kodumiem, fekālijām (kad berzē sakodiena laikā koduma vietā).
Imunitāte pēc šīs slimības ir nestabila, pāris gadus pēc atveseļošanās ir iespējama atkārtota inficēšanās. Infekcijas riska faktorus var saukt par uzturēšanos jauktos mežos (ērču biotopā) no maija līdz septembra beigām.
Simptomi un pazīmes
Šīs slimības gaita ir sadalīta agrīnā un vēlīnā periodā. Pirmais no tiem ietver pirmo vietējās infekcijas stadiju. Šajā periodā patogēns nonāk ādā pēc ērces koduma. Pēc tam borelija izplatās dažādos orgānos, tāpēc šajā posmā ir raksturīgi vairāku orgānu bojājumu simptomi.
Dalīšana šādos posmos ir nosacīta un pieņemama tikai slimībai kopumā. Dažreiz inscenēšanu var neievērot, dažos gadījumos var būt tikai pirmais posms, un dažreiz Laima slimība izpaužas tikai ar novēlotiem simptomiem.
Agrīnā periodā tiek izdalīta eritēma un eritēma. Tas ir svarīgi, lai diagnosticētu šo slimību, turklāt klīniskajam attēlam ir noteiktas pazīmes, kas ir atkarīgas no eritēmas klātbūtnes vai neesamības borelijas koduma vietā.
Patogēna izplatīšanās stadijā, kurai raksturīga klīnisko izpausmju daudzveidība, var atšķirt dominējošos simptomus, kas nosaka slimības gaitu:
- neiriski
- febrila
- sirds
- meningeāls
- sajaukts.
Laima slimības gaitas smagums un variants palīdz noteikt patoloģiskā procesa smagumu:
- viegli
- vidējais
- smaga pakāpe
- retos gadījumos - ārkārtīgi smaga forma.
Šīs slimības inkubācijas periods svārstās no vienas līdz divdesmit dienām. Tās ticamību nosaka ērču iesūkšanas fakta noteikšanas precizitāte. Apmēram trīsdesmit procenti pacientu viņu neatceras vai noliedz koduma faktu.
Pašlaik parādās īpaša ādas eritēma (līdz septiņdesmit procentiem pacientu). Ķermeņa temperatūra paaugstinās līdz subfebrīlajam skaitam, dažreiz var parādīties drebuļi. Febrilā perioda ilgums ir līdz vienai nedēļai.
Laima slimības galvenā klīniskā pazīme ir migrēnas eritēma. Pēc trim līdz trīsdesmit divām dienām (vidēji septiņām dienām) tas parādās sarkanas papulas vai makulas formā tieša ērces koduma vietā. Apsārtuma zona ap šo zonu pakāpeniski paplašinās, aprobežojoties ar veselīgu ādu ar spilgti sarkanu apmali.
Bojājuma centrā tiek novērota mazāka pārmaiņu smaguma pakāpe. Eritēmas lielums var mainīties no dažiem centimetriem līdz septiņdesmit milimetriem, tomēr slimības smagums nav atkarīgs no to lieluma.
Sākotnējā bojājuma vietā dažos gadījumos var novērot intensīvu eritēmu, bet parādās pūslīši un nekrozes fokuss.Izkliedējošā patoloģiskā fokusa iekrāsošanās intensitāte ir vienmērīga visā garumā, ārējās robežās var novērot vairākus sarkanus gredzenus. Laika gaitā to centrālā daļa zūd.
Bijušās eritēmas vietā bieži var saglabāties pigmentācija, kā arī ādas lobīšanās. Dažiem pacientiem šīs slimības izpausmes var aprobežoties ar ādas bojājumiem ērces koduma tiešā vietā, savukārt vispārējie simptomi ir viegli.
Dažreiz borelija izplatās uz citām ādas vietām, un rodas sekundāra eritēma. Pie citiem ādas simptomiem pieder nātrene, izsitumi uz sejas, īslaicīgi, sīki un precīzi gredzenveida izsitumi, konjunktivīts.
Eritēma ar Laima slimību dažreiz var būt līdzīga erysipelas, reģionālā limfadenīta klātbūtne var maskēties kā tularēmija un tīfs. Ādas simptomus vairumā gadījumu papildina stīvi kakla muskuļi, galvassāpes, drebuļi, drudzis, migrācijas sāpes kaulos un muskuļos, artralģija, smags nogurums un vājums.
Laima slimības otro posmu raksturo boreliju izplatīšanās no primārā fokusa uz dažādiem orgāniem. Slimības formai, kas nav eritēma, ir raksturīgs lielāks klīnisko simptomu smagums. Var parādīties diezgan agrīnas pazīmes, kas norāda uz smadzeņu bojājumiem.
Šajā laikā ādas eritēma joprojām var saglabāties. Tomēr šajā gadījumā joprojām nav iekaisuma izmaiņas cerebrospinālajā šķidrumā. Dažu nedēļu vai mēnešu laikā no slimības sākuma piecpadsmit procentiem pacientu ir acīmredzami nervu sistēmas bojājuma simptomi.
Šajā periodā izšķir serozā meningīta, meningoencefalīta sindromus, kā arī perifērās nervu sistēmas bojājumus: mialģiju, plexalgia, neiralģiju, amiotrofisko sindromu, izolētu sejas neirītu. Sirds bojājuma pazīmes parasti attīstās dažu nedēļu laikā pēc slimības sākuma.
Tie ietver atkārtotu lielo locītavu oligoartrītu. Sinoviālās membrānas biopsijas laikā tiek atklāti fibrīna nogulsnes, viltīga hipertrofija un asinsvadu proliferācija.
Starp vēlīniem nervu sistēmas bojājumiem var atzīmēt hronisku encefalomielītu, spastisku paraparēzi, ataksiju, izdzēstus atmiņas traucējumus, demenci, hronisku aksonālo radikulopātiju.
Pacienti ziņo par paaugstinātu nogurumu, galvassāpēm, dzirdes traucējumiem. Bērniem kavējas seksuālā attīstība un izaugsme. Trešajā posmā ādas bojājumi parādās dermatīta, sklerodermijai līdzīgu izmaiņu un atrofiska akrodermatīta formā.
Diagnostika
Laima slimības diagnostika ir grūta, īpaši vēlākajās slimības stadijās, jo ir daudz klīnisko bojājumu un bieži nav raksturīgu simptomu. Tas ir balstīts uz epidemioloģiskiem datiem, klīnisko ainu, un to apstiprina seroloģisko pētījumu rezultāti.
Uzticamu diagnozi var apsvērt gadījumā, ja tika atzīmēta migrēnas eritēmas anamnēze - šī patoloģiskā procesa marķieris.
Efektīva ir arī ķēdes polimerizācijas metode, kuras izmantošana apstiprina diagnozi ar minimālu mikrobu skaitu organismā.
Perifērās asinīs tiek novērotas nespecifiskas izmaiņas, tās galvenokārt atspoguļo iekaisuma pārmaiņu pakāpi.
Ārstēšana
Laima slimību ārstē infekcijas slimību slimnīcā. Pirmajā posmā antibiotiku terapija ir indicēta divas līdz trīs nedēļas. Izvēlētās zāles ir doksiciklīns, amoksicilīns, rezerves antibiotika - ceftriaksons.
Tomēr, ņemot vērā šādu ārstēšanu, var novērot alerģiskas reakcijas (intoksikāciju patogēnu masveida nāves dēļ, drudzi). Šajā gadījumā antibakteriālas zāles tiek atceltas, un pēc tam to uzņemšanu atsāk mazākās devās.
Šīs slimības otrajā posmā antibiotiku terapija tiek veikta trīs līdz četras nedēļas. Ja cerebrospinālajā šķidrumā nav izmaiņu, tad ir norādīts amoksicilīns un doksiciklīns. Šādu izmaiņu klātbūtnē tiek izmantots cefotaksīms, ceftriaksons vai benzilpenicilīns.
Laima slimības trešajā posmā tiek nozīmēta arī antibakteriāla terapija ar amoksiciklīnu vai doksiciklīnu. Minimālais ārstēšanas periods ir četras nedēļas. Ja efekta nav, ir norādīts ceftriaksons, cefotaksīms vai benzilpenicilīns.
Sekas un prognoze
Agrīna antibakteriālo līdzekļu lietošana var ievērojami samazināt terapijas ilgumu un novērst slimības trešās pakāpes attīstību.
Laima slimības gadījumā komplikācijas ir reti sastopamas, bieži tās izpaužas kā atlikušas (atlikušas) parādības.
Profilakse
Pašlaik nav izstrādātas īpašas metodes šīs slimības specifiskai profilaksei. Nespecifiski pasākumi ietver atbaidīšanas līdzekļu un īpaša aizsargtērpa izmantošanu, svaigpiena lietošanas ierobežošanu.
Atstājiet komentāru